L'artrite psoriasica (AP) e l'artrite reumatoide (RA) sono entrambe malattie autoimmuni che colpiscono le articolazioni. Entrambi sono infiammatori e progressivi, causando rigidità articolare, dolore e gonfiore, nonché affaticamento persistente. Inoltre, entrambi si verificano in razzi e possono essere trattati con farmaci che sopprimono il sistema immunitario.
Tuttavia, l'AP e l'AR sono malattie diverse e le differenze sono importanti quando si tratta della loro prognosi e dell'approccio migliore per la gestione di ciascuna condizione.
Wavebreakmedia / iStockCon l'AP, i sintomi articolari sono strettamente collegati all'infiammazione della pelle causata dalla psoriasi (una malattia autoimmune che colpisce le cellule della pelle). Con l'AR, il sistema immunitario colpisce principalmente il tessuto articolare.
I diversi processi patologici sottostanti significano che le condizioni vengono diagnosticate con metodi diversi e richiedono anche approcci terapeutici diversi.
Sintomi
Una delle principali differenze tra PsA e RA è la distribuzione delle articolazioni colpite. Entrambe le malattie possono causare la distruzione delle piccole articolazioni delle mani e dei piedi, nonché delle articolazioni più grandi di ginocchia, fianchi, spalle e colonna vertebrale.
Modello di coinvolgimento congiunto
Con la PsA, il modello di coinvolgimento articolare è spesso asimmetrico: le articolazioni colpite su un lato del corpo non saranno necessariamente influenzate dall'altro. Solo il 15% delle persone con PsA avrà l'artrite simmetrica, una condizione considerata più avanzata e grave dell'artrite asimmetrica.
Al contrario, il modello con RA è tipicamente simmetrico: sono interessate le stesse articolazioni su entrambi i lati del corpo.
Coinvolgimento della colonna vertebrale
Un'altra notevole differenza tra PsA e RA è il coinvolgimento della colonna vertebrale. L'AP si manifesta spesso con l'artrite nella colonna vertebrale assiale (le spine dorsali), mentre l'AR si limita solitamente alla colonna cervicale (le ossa del collo).
È per questo motivo che l'AP è inclusa nel corpo dei disturbi chiamati spondiloartropatie e l'AR non lo è.
Danno osseo
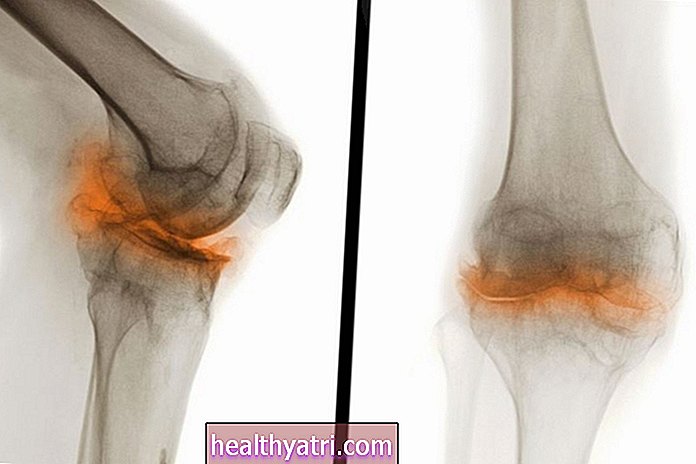
Delle due malattie, l'AR ha il potenziale per essere più grave. L'erosione ossea è una caratteristica centrale dell'AR, che causa perdita ossea localizzata e irreversibile (osteolisi), nonché deturpazione articolare e perdita della funzione articolare.
Lo stesso può accadere con PsA, ma gli effetti tendono ad essere molto meno profondi. Gran parte della perdita ossea in PsA è limitata alle falangi distali (le ossa delle dita delle mani e dei piedi più vicine alle unghie o dei piedi). È solo quando si verifica una forma rara della malattia (chiamata artrite mutilante) che la deturpazione articolare può svilupparsi rapidamente e gravemente.
Dita, dita dei piedi e pelle
Un altro indizio rivelatore è la presentazione della malattia sulle dita delle mani e dei piedi. Con la PsA, le articolazioni distali (quelle più vicine alle unghie) saranno al centro di dolore, gonfiore e rigidità. Al contrario, l'AR coinvolge principalmente le articolazioni prossimali (quelle situate appena sopra le nocche).
Con una PsA grave, le dita possono anche assumere un aspetto simile a una salsiccia (chiamata dattilite), rendendo difficile stringere il pugno. Anche se questo può verificarsi con RA, non è il segno distintivo che è con PsA.
Circa l'85% delle persone affette da PsA presenta anche la forma più tipica di psoriasi, caratterizzata da placche cutanee secche e squamose. Inoltre, la metà avrà la psoriasi delle unghie al momento della diagnosi. Nessuno di questi si verifica con RA.
Cause
Le malattie autoimmuni sono condizioni in cui il sistema immunitario attacca erroneamente cellule e tessuti normali. Normalmente, le cellule immunitarie e le proteine (anticorpi) prendono di mira gli antigeni (identificatori univoci) sulla superficie degli invasori infettivi, come i batteri. Se gli anticorpi sono "programmati in modo errato", possono colpire le cellule normali. Questi sono indicati come autoanticorpi.
Sebbene l'AP e l'AR influenzino entrambe le articolazioni, gli obiettivi effettivi dell'attacco immunitario differiscono notevolmente.
Artrite reumatoide
Con l'AR, l'obiettivo principale dell'assalto autoimmune sono le articolazioni, in particolare i sinoviociti, che sono cellule nel rivestimento dell'articolazione. L'infiammazione che ne deriva fa sì che i sinoviociti proliferino eccessivamente, provocando una cascata di eventi, tra cui;
- Ispessimento del rivestimento articolare (iperplasia sinoviale)
- Infiltrazione di proteine infiammatorie (citochine) nelle articolazioni
- Distruzione progressiva della cartilagine articolare, delle ossa e dei tendini
Artrite psoriasica
Con l'AP, il sistema immunitario prende di mira i cheratinociti, che sono un tipo di cellula della pelle, quando ciò si verifica, le cellule proliferano a una velocità accelerata, portando allo sviluppo della psoriasi nella maggior parte dei casi (ma non in tutti).
Nel tempo, l'infiammazione può colpire altre parti del corpo, come le unghie, gli occhi e l'intestino. Quando le articolazioni e i tessuti circostanti sono interessati, si chiama PsA.
Sebbene anche l'iperplasia sinoviale sia caratteristica della PsA, tende ad essere meno grave rispetto all'AR.
Sebbene questo possa suggerire che l'AP sia semplicemente la conseguenza della psoriasi, alcuni credono che si tratti di due malattie distinte con cause genetiche o ambientali diverse. Altri sostengono che l'AP e la psoriasi siano, in effetti, una malattia meglio classificata con il titolo unificato malattia psoriasica.
Diagnosi
I medici dispongono dei test, degli strumenti e dei criteri diagnostici necessari per fornire una diagnosi definitiva di AR. Lo stesso non si può dire di PsA.
Artrite reumatoide
Se hai segni e sintomi di RA, il tuo medico ordinerà test per vedere se i risultati soddisfano i criteri diagnostici stabiliti dall'American College of Rheumatology (ACR) e dalla European League Against Rheumatism (EULAR):
- Esami del sangue per autoanticorpi: gli autoanticorpi anti-fattore reumatoide (RF) e anti-peptide citrullinato anticiclico (anti-CCP) si trovano nella maggior parte delle persone con AR.
- Marcatori del sangue infiammatori: la proteina C-reattiva (PCR) e la sedimentazione eritrocitaria (ESR), che misurano l'infiammazione, sono spesso elevati nell'AR.
- Test di imaging: una radiografia o una risonanza magnetica (MRI) può identificare l'erosione ossea e il restringimento dello spazio articolare.
I risultati dei test, nonché la durata, l'ubicazione e la gravità dei sintomi, vengono quindi valutati nel sistema di classificazione ACR. Un punteggio cumulativo di 6 o superiore (di un possibile 10) offre un alto grado di fiducia che l'AR sia la causa dei sintomi.
Artrite psoriasica
A differenza della RA, la PsA viene diagnosticata principalmente con un esame fisico e una revisione della tua storia medica. Non ci sono esami del sangue o studi di imaging che possano diagnosticare definitivamente la malattia. Invece, il tuo medico cercherà indizi che sono fortemente indicativi di PsA, tra cui:
- Coinvolgimento articolare asimmetrico
- Coinvolgimento della pelle
- Coinvolgimento delle unghie
- Una storia familiare di PsA e / o psoriasi
- Fattori istiganti noti per scatenare la malattia, comprese infezioni da streptococco, alcuni farmaci e l'esposizione al freddo e al clima secco
Una radiografia o una risonanza magnetica possono identificare una deformità "matita in tazza", in cui la punta del dito assomiglia a una matita appuntita e l'osso adiacente è consumato a forma di tazza. Questa deformità colpisce circa dal 5% al 15% delle persone con PsA, di solito negli stadi più avanzati della malattia.
Se la pelle è colpita, una biopsia tissutale può fornire una forte evidenza di PsA e aiutare a differenziarla da altre condizioni croniche della pelle.
Altri test di laboratorio e di imaging vengono utilizzati principalmente per escludere altre possibili cause piuttosto che per confermare l'AP.
Altre condizioni che sono spesso nella diagnosi differenziale di PsA includono:
- Artrite reumatoide
- Gotta
- Osteoartrite
- Spondilite anchilosante
- Artrite reattiva
Trattamento
L'esercizio fisico, la perdita di peso e la cessazione del fumo sono considerati aspetti standard del trattamento sia per l'AR che per l'AP. I sintomi da lievi a moderati sono comunemente trattati con farmaci antinfiammatori non steroidei (FANS) da banco o da prescrizione.
Altri trattamenti sono adattati alla condizione specifica.
Corticosteroidi
I corticosteroidi sono un tipo di farmaco usato per temperare l'infiammazione. Il prednisone è il corticosteroide più comunemente usato e, quando viene utilizzato per il trattamento dell'AR o dell'AP, viene tipicamente utilizzato sotto forma di pillola o iniettato in un'articolazione per fornire sollievo a breve termine.
- Con la PsA, i corticosteroidi vengono talvolta utilizzati durante le riacutizzazioni acute quando i sintomi sono gravi. Tuttavia, vengono utilizzati con cautela, poiché possono scatenare una forma grave di psoriasi nota come psoriasi pustolosa di Von Zumbusch.
- Con l'AR, i corticosteroidi a basso dosaggio sono spesso prescritti in combinazione con altri farmaci. Per evitare effetti collaterali, vengono utilizzati solo a breve termine. I corticosteroidi possono anche essere iniettati in un'articolazione per trattare il dolore acuto.
Farmaci antireumatici modificanti la malattia (DMARD)
I farmaci antireumatici modificanti la malattia (DMARD) come il metotrexato e l'Arava (leflunomide) sono efficaci nella gestione sia dell'AR che dell'AP. Sebbene ci siano molte prove a sostegno del loro uso nel trattamento dell'AR, la loro efficacia nelle persone con PsA è molto meno conclusiva.
Il metotrexato (considerato il DMARD di prima linea per molte malattie autoimmuni) è approvato per il trattamento della psoriasi, ma non per l'AP. Detto questo, è spesso usato off-label per il trattamento della PsA.
Inibitori del TNF
Gli inibitori del TNF sono farmaci biologici che bloccano il fattore di necrosi tumorale (TNF), una proteina immunitaria. Sebbene il TNF abbia un ruolo sia nella PsA che nell'AR, il suo meccanismo d'azione è più centrale nel trattamento del danno causato dalla PsA e gli inibitori del TNF tendono a funzionare meglio nelle persone con PsA rispetto all'AR.
Secondo uno studio del 2011 condotto in Danimarca, il 60% delle persone con PsA ha raggiunto una remissione sostenuta durante l'assunzione di inibitori del TNF rispetto a solo il 44% di quelli con AR.
Gli inibitori del TNF comunemente usati nel trattamento di PsA e RA sono Enbrel (etanercept), Humira (adalimumab) e Remicade (infliximab).
Messa in scena del trattamento
In generale, l'AR viene trattata al momento della diagnosi per prevenire l'erosione ossea irreversibile e l'osteolisi che possono svilupparsi nell'arco di due anni. Il trattamento aggressivo precoce è particolarmente importante per coloro che hanno probabilità di sviluppare RA grave sulla base dei risultati dei test.
La PsA, a differenza dell'AR, può aver bisogno di essere trattata solo quando si manifestano i sintomi. Quando i sintomi si attenuano o la malattia è in remissione, potrebbe essere possibile fare una pausa dal trattamento. Tuttavia, se l'AP è accompagnata da psoriasi da moderata a grave, può essere prescritto un trattamento in corso (incluso metotrexato, farmaci biologici o una combinazione di terapie) a beneficio di entrambe le condizioni.
Guida alla discussione del medico sull'artrite psoriasica
Ottieni la nostra guida stampabile per il tuo prossimo appuntamento dal medico per aiutarti a porre le domande giuste.

Invia a te stesso o a una persona cara.
IscrivitiQuesta Guida alla discussione del medico è stata inviata a {{form.email}}.
C'era un errore. Per favore riprova.

-for-rheumatoid-arthritis.jpg)