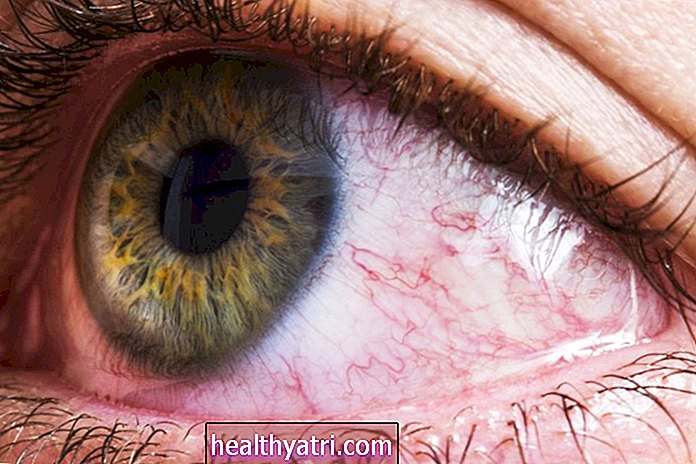
La scleromalacia perforans è una forma rara ma grave di sclerite, una malattia infiammatoria che colpisce il rivestimento esterno bianco dell'occhio, chiamato sclera. Conosciuta anche come sclerite necrotizzante senza infiammazione, la scleromalacia perforans è generalmente asintomatica (senza sintomi), ma può causare irritazione e arrossamento oculare indolore. Nel corso del tempo, tuttavia, la scleromalacia perforans può causare un aumento anomalo della pressione oculare interna, con conseguenti disturbi visivi e, in casi molto rari, la rottura spontanea dell'occhio.
Creative RF / Getty ImagesLa scleromalacia perforans è più comunemente osservata nelle persone anziane con malattie autoimmuni di vecchia data, come l'artrite reumatoide. Se individuata precocemente, la scleromalacia perforans può essere trattata con immunosoppressori e farmaci antinfiammatori, sebbene la risposta al trattamento sia variabile nella migliore delle ipotesi.
Sintomi
Nella maggior parte delle persone, la scleromalacia perforans è del tutto asintomatica ed è riconosciuta solo dallo sviluppo di macchie giallastre o ingrigite o noduli sulla sclera (tipicamente in entrambi gli occhi).Le persone con la malattia spesso si lamentano di arrossamento degli occhi, secchezza e irritazione, ma per il resto non subiscono alcuna perdita della vista.
Con il progredire della malattia, tuttavia, i noduli possono causare la morte dei tessuti sottostanti, una condizione denominata necrosi sclerale. Col tempo, i tessuti della sclera inizieranno a separarsi e liberarsi, lasciando esposto lo strato vascolare sottostante dell'occhio (chiamato tessuto uveale).
Quando ciò si verifica, la scleromalacia perforante può manifestarsi con una cascata di problemi agli occhi, tra cui:
- Astigmatismo (cambiamenti nella forma degli occhi)
- Stafiloma (rigonfiamento nel punto debole del bulbo oculare)
- Uveite anteriore (infiammazione dello strato intermedio dell'occhio, chiamata uvea)
- Cataratta (annebbiamento dell'occhio)
- Glaucoma (aumento della pressione dell'occhio interno)
Alcune di queste complicazioni, come la cataratta e il glaucoma, si verificano a seguito dell'uso di corticosteroidi a lungo termine in persone con malattie autoimmuni.
Circa il 60% delle persone con scleromalacia perforante sperimenterà un certo grado di perdita della vista.
In occasioni estremamente rare, l'assottigliamento degli strati oculari può causare la rottura spontanea del bulbo oculare, denominata perforazione globale. Sebbene questo sia più comunemente osservato nelle persone con glaucoma grave, può anche verificarsi molto raramente con solo traumi minori a causa della vulnerabilità dei tessuti oculari assottigliati.
Se non trattata in modo appropriato, la perforazione globale nelle persone con scleromalacia perforans può non solo provocare cecità, ma anche la perdita dell'occhio stesso.
Cause
La scleromalacia perforans è più comunemente osservata nelle donne anziane con artrite reumatoide di vecchia data (una forma autoimmune di artrite). Altre condizioni autoimmuni strettamente legate alla malattia includono la spondilite anchilosante, il lupus, la gotta e la granulomatosi con poliangite.
La causa della scleromalacia è ancora sconosciuta, ma si ipotizza che sia il risultato del graduale accumulo di immunocomplessi nell'occhio. Gli immunocomplessi sono ammassi anomali di molecole causati dal legame di anticorpi autoimmuni agli antigeni nei tessuti (in questo caso, i tessuti sclerali).
L'accumulo di immunocomplessi può causare cambiamenti strutturali alla sclera e l'ostruzione graduale di minuscoli vasi sanguigni nella coroide sottostante. È l'ostruzione permanente di questi vasi che causa la morte dei tessuti.
Sebbene la scleromalacia perforans sia in gran parte considerata una malattia di una persona anziana, la lenta progressione del disturbo associata alla mancanza di sintomi evidenti suggerisce che potrebbe iniziare ben prima dei 50 anni.
Meno comunemente, la scleromalacia perforans è collegata a infezioni e condizioni che danneggiano direttamente la sclera, tra cui l'herpes zoster oftalmico, la sifilide oculare e la malattia del trapianto contro l'ospite (GvHD).
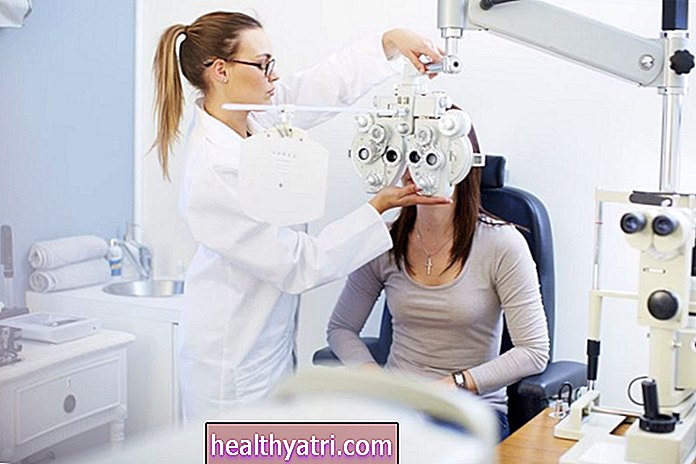
Diagnosi
La scleromalacia perforans è più comunemente individuata da un membro della famiglia, quando si guarda allo specchio o durante una visita oculistica di routine. Le macchie giallastre o grigiastre possono talvolta lasciare il posto a un rigonfiamento nero-bluastro poiché la desquamazione (spargimento) dei tessuti sclerali rivela lo strato coroidale sottostante.
La Scleromalacia perforans può essere diagnosticata da un oftalmologo con la combinazione di un esame fisico dell'occhio e una lampada a fessura (un microscopio che visualizza l'interno dell'occhio con un fascio di luce ad alta intensità). La lampada a fessura rivelerà generalmente una riduzione del numero e delle dimensioni dei vasi sanguigni nella parte posteriore dell'occhio, conferendo ai tessuti un aspetto quasi bianco porcellana.
Nella maggior parte dei casi, la scleromalacia perforans può essere diagnosticata sulla base dei soli sintomi clinici, in particolare se esiste una lunga storia di malattia autoimmune.
Test di laboratorio
Se la causa è incerta, possono essere eseguiti esami del sangue per escludere altre possibili cause. Questi includono un conteggio dei globuli bianchi, test della proteina C-reattiva e velocità di sedimentazione degli eritrociti (ESR). Livelli elevati di uno qualsiasi di questi suggeriscono che sia coinvolta un'infezione o un processo infiammatorio, nessuno dei quali è intrinsecamente associato alla scleromalacia perforante.
D'altra parte, se una persona con sintomi di scleromalacia perforans non ha una storia di malattia autoimmune, deve essere eseguito uno screening degli autoanticorpi sierici per determinare se è coinvolta una malattia autoimmune non diagnosticata.
Non ci sono esami del sangue in grado di diagnosticare la scleromalacia perforante.
Studi di imaging
A volte, può essere ordinata una tomografia computerizzata (TC) se un esame della vista non fornisce prove sufficienti della malattia. La scansione di solito rivela aree di calcificazione (depositi di calcio) dove i tessuti sclerali sono stati liberati e assottigliati.
La fluorangiografia, una tecnica utilizzata per mappare i vasi sanguigni con un colorante fluorescente iniettato, può aiutare a determinare se c'è un'ostruzione vascolare permanente o se la condizione è solo temporanea.
Trattamento
Il trattamento della scleromalacia perforante può essere impegnativo, soprattutto perché di solito viene diagnosticato solo quando la malattia è avanzata e si sono già verificati danni irreparabili agli occhi. Anche così, alcuni trattamenti possono rallentare o arrestare la progressione della malattia.
I trattamenti e le procedure comunemente usati includono quanto segue.
- Farmaci antinfiammatori non steroidei (FANS): sebbene la scleromalacia perforans non sia infiammatoria, molte delle cause e delle complicanze della malattia sono infiammatorie. I FANS come Advil (ibuprofene), Ocufen (flurbiprofene) e Tivorbex (indometacina) sono tra le opzioni farmacologiche comunemente utilizzate.
- Immunomodulatori: poiché la scleromalacia perforans è in gran parte guidata dall'autoimmunità, gli immunomodulatori possono essere utilizzati per ridurre la risposta autoimmune e prevenire la progressione della malattia. Le opzioni includono Cytoxan (ciclofosfamide), metotrexato, Imuran (azatioprina) e CellCept (micofenolato mofetile) oltre a farmaci biologici come Enbrel (etanercept), Remicade (infliximab), Rituxan (rituximab) e Kineret (anakinra).
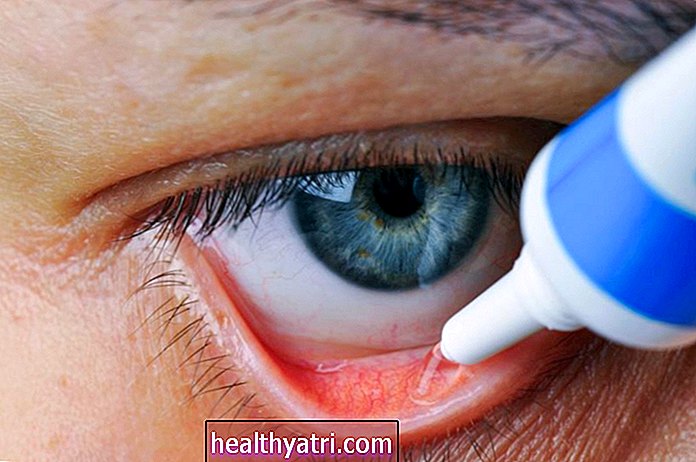
- Agenti topici: la scleromalacia perforans è caratterizzata da secchezza oculare, arrossamento e irritazione e generalmente beneficia di colliri lubrificanti. Alcuni medici prescriveranno colliri al sodio versenato per prevenire il deterioramento del collagene nella sclera e la lenta perdita (sebbene i benefici effettivi del trattamento rimangano sconosciuti). Lo stesso vale per la ciclosporina topica A.
- Chirurgia dell'innesto sclerale: nel raro caso in cui si verifichi una perforazione globale, è possibile eseguire un intervento chirurgico per riparare l'area rotta con tessuti sclerali da un donatore di trapianto. I benefici dell'intervento devono essere valutati rispetto alle possibili conseguenze dato l'aumento del rischio di ulteriori necrosi e assottigliamento.
Prognosi
Come per il trattamento della scleromalacia perforans, la prognosi della malattia può variare enormemente, informata da tutto, dall'età e dalla salute generale di una persona alla moltitudine di fattori di rischio che influenzano l'astigmatismo, la cataratta, il glaucoma e altre condizioni oculari. La maggior parte delle persone con complicanze in stadio avanzato sperimenterà una graduale riduzione della vista a causa dell'astigmatismo.
Probabilmente, la preoccupazione maggiore è il disturbo autoimmune sottostante alla base della malattia. Spesso, la progressione della scleromalacia perforans è un segnale che anche la malattia sottostante sta progredendo.
Uno di questi esempi è l'artrite reumatoide, in cui l'accumulo di immunocomplessi in tutto il corpo può portare a vasculite reumatoide (infiammazione e restringimento dei vasi sanguigni). La scleromalacia perforante sintomatica spesso precede la vasculite reumatoide e può fungere da bandiera rossa per una malattia grave.
Se non trattata con farmaci immunomodulatori, tra il 36% e il 45% delle persone con sclerite e artrite reumatoide morirà entro tre anni (rispetto a solo il 18% delle persone con sola artrite reumatoide). La causa della morte è solitamente la vasculite comune a entrambe le condizioni.
Una parola da Verywell
La scleromalacia perforans è una condizione rara ma grave, in particolare negli anziani che sono già a maggior rischio di perdita della vista. Come per la maggior parte delle malattie, la diagnosi precoce della scleromalacia perforans è associata a risultati migliori.
Pertanto, non dovresti mai ignorare lo scolorimento del bianco degli occhi o considerarli una "parte normale dell'invecchiamento". Falli controllare da un oftalmologo (piuttosto che da un ottico o optometrista) anche se non hai fattori di rischio per la malattia, come l'età avanzata, il sesso femminile o la malattia autoimmune.
-is-treated.jpg)

.jpg)




.jpg)







.jpg)