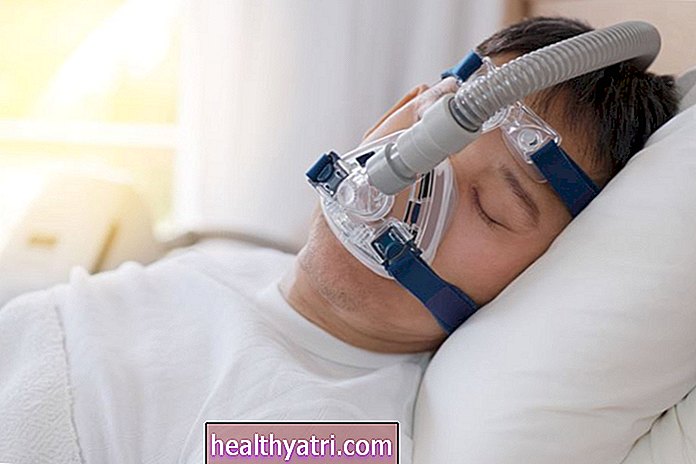
La pressione positiva continua automatica delle vie aeree, o terapia AutoCPAP, è utile per il trattamento dell'apnea ostruttiva del sonno. Viene erogato tramite una maschera facciale e un tubo che si collega a un dispositivo che genera un flusso d'aria pressurizzato che aumenta in risposta alla resistenza misurata delle vie aeree.
È simile in qualche modo ad altre modalità di terapia, inclusi CPAP e bilevel. Ci sono pro e contro nell'utilizzo della terapia AutoCPAP. Esplora i potenziali benefici e rischi e valuta se potrebbe essere il trattamento giusto per te.
Brandon Peters, MDPanoramica della PAP Therapy
La terapia con pressione positiva delle vie aeree (PAP) è considerata il trattamento gold standard per l'apnea notturna. Per 40 anni, è stato il trattamento più efficace per una condizione che può avere effetti significativi sul sonno, sintomi diurni indesiderati e gravi conseguenze sulla salute a lungo termine.
Nel corso degli anni, questo intervento non invasivo si è evoluto fino a includere più tipi di dispositivi e persino diverse modalità di terapia all'interno dello stesso dispositivo. È utile comprendere AutoCPAP in questo contesto.
La versione più semplice della terapia PAP è la pressione positiva continua delle vie aeree (CPAP). Si tratta di un flusso d'aria costante generato da ciò che uno dei principali ingegneri del produttore ha descritto come "una scatola con un ventilatore". Il flusso d'aria pressurizzato passa nel naso (e talvolta nella bocca con una maschera a pieno facciale) e crea una colonna d'aria che mantiene la gola aperta.
Il palato molle, l'ugola e la base della lingua sono sospesi per impedire a questi tessuti di occludere le vie aeree. Questo risolve il russamento e l'apnea ostruttiva del sonno.
La quantità di pressione necessaria per mantenere aperte le vie aeree dipende da molteplici fattori, tra cui:
- Anatomia delle vie aeree
- Congestione nasale (cioè raffreddore o allergie)
- Posizione del corpo nel sonno (dormire sulla schiena)
- Fase del sonno (soprattutto sonno REM)
- Uso di alcol o altri miorilassanti
Quando la necessità di pressione viene determinata durante un polisonnogramma di titolazione PAP, si ritiene generalmente che sia terapeutico se si nota che qualcuno respira normalmente sulla schiena e nel sonno REM. Sfortunatamente, questa potrebbe non essere la pressione necessaria per tutta la notte.
In effetti, potrebbe essere troppo alto per gran parte della notte. Pertanto, se questa viene selezionata come impostazione della pressione terapeutica per una macchina CPAP, può effettivamente portare a problemi di tolleranza, tra cui una maggiore perdita dalla maschera, secchezza delle fauci e deglutizione d'aria (aerofagia), anche minando l'uso a lungo termine.
Per rimediare, può essere utile utilizzare un dispositivo in grado di rilevare la necessità di pressione attraverso una misura sostitutiva della resistenza al flusso d'aria. L'algoritmo proprietario non è divulgato dai produttori, ma la logica può essere teorizzata.
Se c'è un flusso d'aria costante oltre il palato molle e la base della lingua, è possibile rilevare il pattern respiratorio (la resistenza aumenta e diminuisce in modo prevedibile). Nel punto di massima espirazione, con il diaframma completamente rilassato, le vie aeree possono bloccarsi in una persona predisposta all'apnea notturna. Ciò aumenta la resistenza al flusso d'aria.
Se rilevato, un AutoCPAP risponderà aumentando la pressione del flusso d'aria. Questo ha lo scopo di risolvere l'ostruzione, così come la desaturazione di ossigeno associata, la ritenzione di anidride carbonica, il rilascio di cortisolo e l'eccitazione del cervello che si verifica con eventi di apnea notturna.
Come regola generale, la pressione dell'AutoCPAP sarà più bassa all'inizio della notte e potrebbe aumentare gradualmente durante la notte se necessario. Gli algoritmi sembrano sbagliare per aumentare la pressione.
In teoria, si potrebbero tentare pressioni più basse in momenti successivi, ma se la necessità esiste ancora, potrebbero verificarsi episodi di apnea notturna. L'impostazione di questi intervalli di pressione è discussa più avanti.
Altre modalità
Esistono ancora altre possibili impostazioni che possono essere utilizzate da dispositivi diversi o in altre modalità dello stesso dispositivo. Considera queste variazioni:
CPAP
Come sopra, un flusso d'aria costante impostato su una singola impostazione di pressione (misurata in centimetri di pressione dell'acqua).
AutoCPAP
Conosciuto anche come APAP, auto-titolazione o con nomi di marca come AirSense (utilizzato da ResMed), la terapia viene erogata attraverso una gamma di pressioni ordinate dal medico prescrittore e impostate da un terapista respiratorio. Il dispositivo si autoregola in base alle misure di resistenza.
Doppio livello
Spesso noto come BiPAP (il marchio di Philips Respironics) o VPAP (quello di ResMed), questa è una terapia a due pressioni. La pressione è più alta quando qualcuno inspira e si abbassa mentre espira.
Questo può rendere più confortevole l'espirazione e ridurre la perdita dalla maschera e l'aerofagia. Può anche ridurre l'apnea notturna centrale e migliorare il trattamento della sindrome da obesità-ipoventilazione e altre condizioni neuromuscolari correlate alle vie respiratorie.
Esistono due tipologie principali: S (spontanea) e ST (con respiri spontanei a tempo, utili per trattare l'apnea notturna centrale).
Autobilevel
Questo può anche essere chiamato AutoBiPAP o anche AutoVPAP, sebbene la versione corrente di ResMed si chiami AirCurve. Proprio come AutoCPAP, è in grado di regolare attraverso una gamma di opzioni di pressione preimpostate.
Può includere una pressione espiratoria minima chiamata EPAP (simile a CPAP), nonché impostazioni di supporto della pressione che aumentano la quantità di aria con l'inspirazione (possibilmente con entrambe le impostazioni minima e massima). C'è spesso una pressione inspiratoria massima, chiamata IPAP.
AVAPS (o iVAPS)
Questo acronimo per supporto della pressione assicurata dal volume medio viene spesso utilizzato in condizioni polmonari che richiedono un supporto aggiuntivo, come la broncopneumopatia cronica ostruttiva (BPCO).
ASV
L'impostazione più sofisticata nella ventilazione non invasiva, ASV consente la variazione del supporto della pressione, nonché la tempistica e il volume dei respiri supportati. Questo è anche noto come servoventilazione automatica e servoventilazione adattiva, rispettivamente da Philips Respironics e ResMed.
Questi dispositivi, e le relative maschere, tubi e altri materiali di consumo necessari, possono avere un aspetto molto simile, nonostante abilità e funzioni diverse.
La determinazione del dispositivo o della modalità da utilizzare viene generalmente effettuata dal medico del sonno certificato dalla commissione curante in base alle condizioni mediche sottostanti, ai farmaci e alla gravità e al tipo di apnea notturna. In alcuni casi, il costo o la copertura assicurativa possono essere presi in considerazione.
Pro della terapia AutoCPAP
Ci sono alcuni chiari vantaggi nell'uso della terapia AutoCPAP. Questa regolazione dinamica può ottimizzare la risposta alla terapia, abbassando l'indice di apnea-ipopnea (AHI) al suo obiettivo di trattamento. Ciò può rendere AutoCPAP più efficace delle alternative, compreso l'uso di un apparecchio orale da un dentista o da un intervento chirurgico.
Come notato sopra, può anche ridurre alcuni degli effetti collaterali che interferiscono con la compliance al trattamento. Può consentire l'erogazione di pressioni inferiori per gran parte della notte, aumentando solo le impostazioni più alte quando è necessario più supporto. Questa varianza corrisponde al trattamento necessario, portando a una migliore esperienza complessiva per molti utenti.
Contro della terapia AutoCPAP
Esistono alcuni potenziali rischi per l'uso della terapia AutoCPAP. Se l'intervallo di pressione è troppo ampio, potrebbe essere necessario troppo tempo prima che il dispositivo si regoli per raggiungere un ambiente terapeutico. Ciò può portare a ulteriori eventi di apnea notturna e sintomi associati.
Se l'intervallo è troppo alto, può causare episodi di trattenimento del respiro etichettati come eventi di apnea centrale (una condizione chiamata apnea notturna complessa). Pertanto, le impostazioni diventano più importanti quando si consente al dispositivo di funzionare attraverso una gamma di opzioni.
In alcuni casi, i dispositivi di titolazione automatica potrebbero essere un problema. Ad esempio, l'uso di dispositivi Autobilevel è sconsigliato nella sindrome da ipoventilazione da obesità. Nell'insufficienza cardiaca quando la frazione di eiezione ventricolare sinistra è inferiore al 45%, l'uso di dispositivi ASV sembra aumentare il rischio di mortalità.
Infine, un AutoCPAP può essere leggermente più costoso di una macchina CPAP standard, in genere costa circa $ 100 in più. Fortunatamente, questo trattamento è spesso coperto da assicurazione e la differenza può essere trascurabile per la maggior parte delle persone, soprattutto alla luce della durata di oltre 5 anni del dispositivo.
Impostazioni di pressione
Ci si potrebbe chiedere: a quale pressione dovrebbe essere impostato un AutoCPAP? Inoltre, come potrebbe qualcuno sapere se la pressione PAP deve essere aggiustata?
Le potenziali impostazioni di pressione per AutoCPAP vanno da 4 a 20 centimetri di pressione dell'acqua (potenzialmente abbreviata come CWP o cm di pressione H20) per i dispositivi più moderni.
Queste sono le impostazioni predefinite del produttore e di solito sono ridotte in base alla prescrizione di un medico del sonno certificato dalla commissione. Come viene presa questa determinazione?
Alcune indicazioni possono essere fornite con l'aiuto di uno studio in-center chiamato polisonnogramma di titolazione PAP. Escludendo queste informazioni, è possibile impostare un intervallo tipico (spesso da 6 a 10 CWP o da 8 a 12 CWP per la maggior parte degli individui).
Se qualcuno è patologicamente obeso, può essere impostato un intervallo leggermente più alto. In alcuni casi, è possibile selezionare impostazioni più basse o più alte in base a fattori di rischio individuali, condizioni di comorbilità o precedente esperienza con la terapia.
Se la pressione è troppo bassa, il russamento o l'apnea notturna possono persistere. L'AHI dovrebbe essere il più basso possibile e normale è inferiore a 5 sulla base dei test diagnostici. Pressioni elevate possono esacerbare la perdita dalla maschera, secchezza delle fauci, aerofagia e intolleranza al trattamento.
In alcuni casi, il semplice abbassamento della pressione allevia molti di questi problemi. Questa decisione dovrebbe essere lasciata al medico curante che può meglio comprendere il quadro clinico generale e come i cambiamenti di pressione possono influenzare la terapia.
Una parola da Verywell
Se sei interessato a saperne di più sulla terapia AutoCPAP, richiedi una valutazione da parte di un medico del sonno certificato dalla commissione. La comprensione dei fattori di rischio individuali porterà ai migliori risultati possibili della terapia.
Con l'avanzare di queste tecnologie, verranno ottimizzate per migliorare la respirazione durante il sonno. È comunque necessario avere la guida di un professionista che possa utilizzare al meglio questi strumenti a proprio vantaggio.











.jpg)