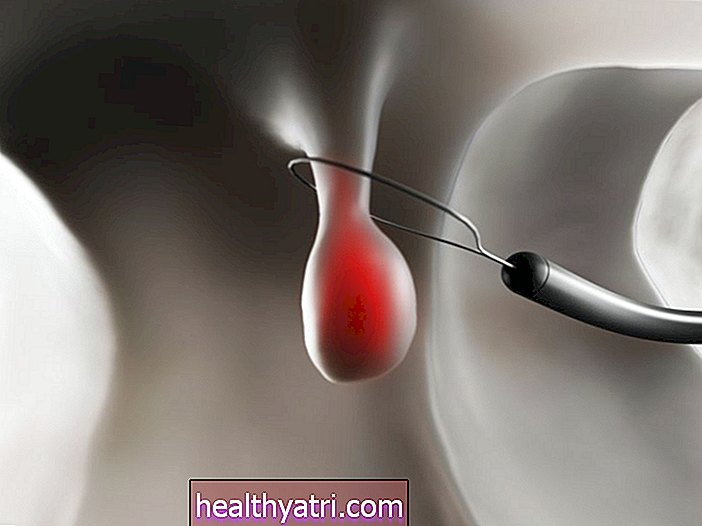
Una biopsia conica, chiamata anche conizzazione, è una procedura chirurgica utilizzata per rimuovere un pezzo di tessuto a forma di cono dalla cervice e dal canale cervicale. La biopsia del cono è utile per diagnosticare o trattare la neoplasia intraepiteliale cervicale (CIN), una condizione precancerosa o il cancro cervicale.
Hero Images / Getty ImagesScopo del test
Ci sono alcuni motivi per cui il medico può ordinare una biopsia del cono. In alcuni casi, la procedura è raccomandata se una donna ha risultati del Pap test che indicano la presenza di cellule anormali nella cervice, seguita da una colposcopia e un curettage endocervicale (cellule raschiate dal canale cervicale) o una biopsia con punch (viene rimosso un piccolo campione di tessuto cervicale ) che è inconcludente. In questo caso, la biopsia del cono può essere utilizzata per verificare la presenza di cellule precancerose o cancerose sulla cervice.
In altri casi, una biopsia del cono può essere utilizzata per valutare l'estensione del cancro cervicale che è già diagnosticato.
La biopsia del cono può anche essere utilizzata per rimuovere il tessuto dalla cervice come parte del trattamento delle lesioni precancerose o delle prime forme di cancro. È considerato un potenziale trattamento per quanto segue:
- Neoplasia intraepiteliale cervicale (CIN): cellule anormali sulla superficie della cervice
- Carcinoma in situ (CIS): cellule anormali che non si sono spostate oltre il luogo in cui si sono formate; a volte indicata come malattia allo stadio 0 o CIN 3 (grado 3, cellule gravemente anormali)
- Cancro cervicale in stadio IA1: una quantità molto piccola di cancro che ha una profondità massima di 3 millimetri (mm)
- Cancro cervicale in stadio 1A2: una quantità molto piccola di cancro con una profondità maggiore di 3 mm ma non superiore a 5 mm
Una biopsia del cono può essere il trattamento preferito per le donne con i primi stadi di cancro cervicale (IA1, IA2) che vogliono preservare la loro fertilità dopo il trattamento del cancro.
Se i bordi della biopsia hanno cellule tumorali, potrebbe essere necessario ripetere la biopsia del cono o prendere in considerazione una trachelectomia radicale (rimozione della cervice, della vagina superiore e del tessuto vicino).
Esistono tre approcci per eseguire una biopsia del cono:
- Chirurgia laser, che utilizza un raggio laser per asportare una porzione di tessuto
- Aspirazione elettrochirurgica ad anello (LEEP), che impiega un sottile anello di filo attaccato a un generatore per rimuovere elettricamente un pezzo di tessuto
- Conizzazione a coltello freddo (CKC) in cui viene utilizzato un bisturi chirurgico per rimuovere il tessuto
Rischi e controindicazioni
La procedura di biopsia del cono è generalmente ben tollerata. Il tuo medico ti spiegherà i rischi a breve e lungo termine associati alla procedura, ma può essere utile avere un'idea di quali potrebbero essere in modo da poter essere preparato a porre domande specifiche.
I potenziali rischi a breve termine includono:
- Infezione
- Rimozione inadeguata del tessuto
- Sanguinamento
- Coaguli di sangue
Sebbene alcune emorragie vaginali e / o perdite di sangue siano comuni, raramente si verifica un sanguinamento eccessivo. L'infezione a volte è possibile e di solito è caratterizzata da uno scarico giallo o verde con un cattivo odore.
Dopo qualsiasi intervento chirurgico, c'è sempre un piccolo rischio di coaguli di sangue nelle gambe. Anche se questo è raro con una biopsia del cono, è importante esserne consapevoli se si ha un aumentato rischio di coaguli di sangue.
Se la biopsia del cono non ha rimosso tutto il tessuto anormale, può essere eseguita una biopsia del cono ripetuta o possono essere raccomandati trattamenti aggiuntivi.
I rischi a lungo termine dopo la procedura possono includere:
- Persistenza dell'infezione da papillomavirus umano (HPV): l'infezione da HPV, associata al cancro cervicale, può persistere, specialmente nelle donne che hanno ceppi di HPV ad alto rischio (in particolare il tipo 16) e alte cariche virali di HPV. In una revisione degli studi, l'incidenza dell'infezione persistente da HPV è risultata del 42% con LEEP e del 7% con CKC.
- Ricorrenza di cellule cervicali anormali (displasia): il rischio tende ad essere più basso per la conizzazione a coltello freddo (meno del 2%) rispetto a LEEP e criochirurgia (uso del freddo per distruggere il tessuto anormale).
- Parto pretermine: questo è raro ma può accadere a seguito di una biopsia del cono. Uno studio del 2016 ha suggerito che il rischio dopo la conizzazione a coltello freddo era maggiore rispetto a LEEP o alla criochirurgia. È importante notare, tuttavia, che anche la displasia non trattata (come CIN 2 o CIN 3) è associata a parto prematuro. Se si verifica una cervice incompetente, a volte viene utilizzata una procedura chiamata cerchiaggio, in cui la cervice è essenzialmente "cucita chiusa".
- Pap test inconcludenti: la biopsia del cono può rendere più difficile l'interpretazione dei futuri Pap test.
- Stenosi cervicale: la cicatrizzazione e il restringimento della cervice possono impedire allo sperma di passare attraverso la cervice e conseguente infertilità.
Questi fattori rafforzano l'importanza di follow-up regolari e di routine con il tuo medico, oltre a garantire che qualsiasi specialista ostetrico o ginecologico conosca tutti i dettagli della tua storia medica.
Controindicazioni
Controindicazioni, o ragioni per cui la procedura non deve essere eseguita, includono cervicite grave (infiammazione della cervice) o, nel caso di LEEP, la presenza di un pacemaker cardiaco a richiesta.
Le controindicazioni relative (il che significa che i rischi ei benefici devono essere valutati per ogni donna) includono gravidanza, una storia di disturbi emorragici, coaguli di sangue o l'uso di fluidificanti del sangue.
Prima del test
Ad un appuntamento prima dell'intervento, il medico spiegherà la procedura e ti darà la possibilità di porre eventuali domande. Discuteranno quale anestesia sarà la migliore per te, sia generale che regionale.
A quel punto, informa il tuo medico se sei incinta o pensi di esserlo. Inoltre, informa il tuo medico di eventuali allergie o se hai un disturbo emorragico che può influire sulla guarigione.
Il tuo medico dovrà anche sapere di eventuali farmaci, da banco o su prescrizione, o integratori a base di erbe che prendi, nel caso ce ne siano che dovresti interrompere fino a dopo la biopsia del cono.
I preparativi per la procedura includono quanto segue:
- Verificare con la propria assicurazione sanitaria per determinare quanto del costo è coperto prima di sottoporsi alla procedura.
- Astenersi dal sesso e dall'uso di tamponi, creme o farmaci vaginali e lavaggi per almeno 24 ore prima della procedura.
- Astenersi dal mangiare o bere dalle sei alle otto ore prima della procedura a causa dell'anestesia.
- Fai in modo che qualcuno ti accompagni a casa in seguito, perché l'anestesia può farti sentire debole e stanco dopo la procedura.
- Portare all'ospedale tutte le pratiche mediche e le tessere di assicurazione sanitaria.
- Portare un assorbente da utilizzare dopo la procedura.
Durante il test
Le biopsie coniche vengono tipicamente eseguite in un ospedale o in un centro chirurgico, di solito da un ostetrico-ginecologo. Una biopsia del cono dura circa 15 minuti. Tuttavia, dovresti pianificare di essere in ospedale per diverse ore, poiché avrai bisogno di tempo per compilare i moduli e per le cure pre e post-operatorie.
Il giorno della biopsia del cono, il tuo team sanitario includerà un'infermiera preoperatoria, un anestesista o un infermiere anestesista e il tuo ostetrico-ginecologo. Possono rispondere a qualsiasi domanda tu possa avere prima della procedura.
Pre test
Quando arrivi in ospedale, l'infermiera preoperatoria effettuerà un esame e si assicurerà che tu abbia fatto tutti i test necessari prima della procedura. Dopo esserti trasformato in un camice da ospedale, potresti ricevere una coperta per tenerti al caldo.
Un anestesista ti parlerà della tua storia medica. L'anestesia viene somministrata per via endovenosa (attraverso un ago in una vena) o attraverso una maschera. Tu e il tuo medico deciderete in anticipo se dovreste ricevere l'anestesia generale o medicinali per aiutarvi a rilassarvi e rimanere assonnati.
Per la procedura sarai sdraiato sulla schiena con i piedi nelle staffe per tenere le gambe divaricate e fornire l'accesso alla cervice. Il medico inserirà uno strumento lubrificato chiamato speculum nella tua vagina per allargarlo. Se viene eseguita una biopsia LEEP, è possibile che venga iniettato un farmaco per intorpidire la cervice.
Durante tutto il test
Durante la procedura, l'équipe chirurgica monitorerà i tuoi segni vitali per assicurarsi che tutto stia procedendo senza intoppi.
Qualunque sia il metodo utilizzato per asportare un campione, la quantità di tessuto raccolto misurerà probabilmente circa 1,5 centimetri (cm) di larghezza e 1 cm di profondità. Successivamente, quel campione di tessuto viene analizzato al microscopio per determinare se ha cellule cancerose o cellule precancerose.
Post-test
Dopo una biopsia del cono, la cervice può essere riempita con una medicazione a pressione. Il tuo medico ti darà istruzioni su quando e come rimuoverlo.
Aspettati di passare dalle tre alle quattro ore nella sala di risveglio prima di poter lasciare l'ospedale o il centro chirurgico. Anche in questo caso, dovrai avere qualcuno che ti accompagni a casa o che ti venga a prendere un taxi o un servizio di auto.
Dopo il test
Ci vorranno dalle quattro alle sei settimane per la guarigione della cervice dopo la procedura. Segui le istruzioni del tuo medico per l'assistenza a domicilio, che possono includere:
- Fai la doccia invece del bagno: non immergerti nell'acqua, comprese le vasche idromassaggio e le piscine.
- Evita attività fisica faticosa: include passare l'aspirapolvere, lavorare in giardino o trasportare generi alimentari pesanti e biancheria.
- Non sollevare nulla di più di 10 libbre: lo sforzo potrebbe aumentare il sanguinamento.
- Non usare tamponi o lavande vaginali o avere rapporti sessuali: uno qualsiasi di questi potrebbe prolungare il tempo necessario alla cervice per guarire e aumentare la possibilità di infezione.
Gestione degli effetti collaterali
Il recupero varia da persona a persona. Potresti sentirti stanco e avere crampi addominali per un paio di giorni dopo la biopsia del cono. Potresti anche avere una scarica sanguinolenta per due o tre settimane dopo la procedura. Probabilmente dovrai indossare assorbenti durante questo periodo.
Il medico può consigliarti su quali farmaci puoi assumere per alleviare il dolore.
Mentre il tuo medico probabilmente consiglierà a qualcuno di stare con te per 24 ore dopo la procedura, dovresti considerare di avere un amico o un familiare con te per diversi giorni se vivi da solo per aiutarti con lavori pesanti e faccende domestiche.
Cercare cure mediche urgenti se si verifica uno dei seguenti sintomi dopo una biopsia del cono:
- Persistente dolore pelvico
- Forte sanguinamento
- Scarico maleodorante
- Brividi
- Febbre superiore a 101 F.
- Dolore, arrossamento o gonfiore in una o entrambe le gambe
Inoltre, se hai sintomi improvvisi dopo la biopsia del cono che ti sembrano allarmanti, è importante contattare il tuo medico o cercare cure mediche urgenti.
Interpretazione dei risultati
Probabilmente otterrai i risultati della biopsia del cono entro 5-7 giorni lavorativi.Un risultato normale significa che non ci sono cellule precancerose o cancerose nella cervice.
Risultati anormali indicano che sono state rilevate cellule precancerose o cancerose. Le cellule precancerose rientrano in queste categorie:
- CIN 1: cellule leggermente anormali, chiamate anche displasia di basso grado o lieve. Questi spesso scompaiono senza trattamento, ma in alcuni casi possono diventare cancerogeni.
- CIN 2: cellule moderatamente anormali, chiamate anche displasia di alto grado o da moderata a marcata. Per circa il 50% delle donne, i cambiamenti regrediranno, mentre per altri i cambiamenti potrebbero rimanere gli stessi o progredire senza trattamento. CIN 2 non è un cancro, ma può diventare cancro se non trattato.
- CIN 3: cellule altamente anormali che possono essere classificate come displasia di alto grado o grave o carcinoma in situ. La CIN 3 è considerata un precursore diretto del cancro e, se non trattata, può diventare cancro.
In ogni caso, il medico ti farà sapere se la biopsia del cono è stata in grado di rimuovere tutto il tessuto anormale.
Azione supplementare
Probabilmente ti verrà chiesto di programmare un appuntamento di follow-up per circa quattro settimane dopo la procedura.
L'ulteriore trattamento e il monitoraggio futuro dipenderanno dai risultati della biopsia del cono.
Se la biopsia mostra che potrebbero esserci ancora cellule anormali, potrebbe essere necessario ripetere la biopsia del cono o il medico può discutere altre opzioni, come una trachelectomia radicale o isterectomia.
Se la biopsia del cono rimuove tutto il tessuto anormale, sarà comunque necessario essere monitorato, con la frequenza del monitoraggio dipendente dai risultati, dall'età, dallo stato di gravidanza, dall'eventuale infezione da HPV persistente e dalla storia di anormalità Pap test in passato.
Molto spesso, il test HPV sarà consigliato in sei mesi e, se normale, sarà seguito da test annuali (test HPV o una combinazione di Pap test e test HPV) fino a quando non si avranno almeno tre test negativi consecutivi.
Anche il monitoraggio a lungo termine è importante. Una volta completato il follow-up a breve termine consigliato, questo di solito significa o test HPV o una combinazione di un Pap test e un test HPV ogni tre anni per almeno 25 anni.
Una parola da Verywell
È normale sentirsi ansiosi o preoccupati durante l'attesa o la ricezione dei risultati del test. Per alleviare il tuo nervosismo, rivolgiti a familiari fidati, amici e, naturalmente, al tuo medico. Non esitate a porre loro tutte le domande che avete prima della procedura. E se hai dubbi sulla necessità di una biopsia del cono, sentiti libero di ottenere una seconda opinione.
Può anche essere utile contattare qualcun altro che ha subito una biopsia del cono, ma sii selettivo. Come con altri campi della medicina, le biopsie coniche sono in costante miglioramento. La possibilità che la tua procedura sia efficace e senza complicazioni è maggiore rispetto a qualcuno che potrebbe aver avuto la procedura in un lontano passato.











-is-diagnosed.jpg)