L'artrite reumatoide (RA) e la fibromialgia (FMS) sono condizioni di dolore cronico che comunemente si verificano contemporaneamente. L'AR è una malattia autoimmune in cui il tuo sistema immunitario attacca le articolazioni.La FMS è pensata principalmente come una condizione neurologica in cui i segnali del dolore vengono amplificati, sebbene la ricerca suggerisca che alcuni casi possano coinvolgere l'autoimmunità.
Queste condizioni hanno molti degli stessi sintomi e si ritiene che abbiano anche alcune basi condivise. Il dolore e l'affaticamento sono sintomi primari sia dell'AR che della FMS, che possono rendere difficile per i medici distinguerli. Quando hai entrambi, la diagnosi diventa ancora più difficile.
Seguire questo processo è essenziale, tuttavia, poiché i trattamenti per l'AR non sono gli stessi di quelli per la fibromialgia.
Notizie di Joe Raedle / Getty ImagesCome sono collegati
I ricercatori non conoscono le cause precise di entrambe le condizioni o perché la fibromialgia e l'artrite reumatoide sono viste insieme così spesso nei pazienti, ma sono emerse alcune teorie.
Una cosa che è diventata chiara è che queste malattie hanno una sostanziale sovrapposizione di fattori di rischio e fattori causali.
Età e sesso
La maggior parte dei casi di artrite reumatoide viene diagnosticata in persone di età compresa tra 40 e 60 anni. La FMS si deforma nei giovani, sviluppandosi più spesso tra i 20 ei 50 anni.
Le donne sviluppano queste condizioni più degli uomini, rappresentando circa il 75% delle diagnosi di AR e tra il 75% e il 90% delle diagnosi di FMS.
Si ritiene che gli ormoni sessuali, in particolare gli estrogeni, e gli eventi ormonali come la gravidanza e la menopausa abbiano un ruolo nello sviluppo di entrambe le condizioni.
Prevalenza
Si stima che circa 10 milioni di adulti americani hanno la fibromialgia, mentre 1,5 milioni hanno la RA Entrambe le condizioni possono colpire chiunque a qualsiasi età e avere forme infantili (artrite idiopatica giovanile e fibromialgia giovanile).
Genetica
Entrambe le condizioni hanno la tendenza a "raggrupparsi" nelle famiglie, suggerendo una predisposizione genetica.
Alcuni geni specifici sono stati identificati come potenziali fattori causali; in particolare, i geni per una parte del sistema immunitario chiamata complesso dell'antigene leucocitario umano (HLA) possono svolgere un ruolo sia nell'AR che nell'FMS. Tuttavia, i geni HLA specifici potrebbero non essere gli stessi in entrambe le condizioni.
Agenti infettivi
Si sospetta che l'esposizione a determinati virus e batteri possa alterare il sistema immunitario di alcune persone e innescare l'autoimmunità (come nell'AR) o altri tipi di disfunzione immunitaria (come quelle osservate nella FMS). Entrambe le condizioni sono provvisoriamente collegate a diversi agenti infettivi.
La ricerca del 2018 ha mostrato che il virus Epstein-Barr (EBV), che causa la mononucleosi (mono), è collegato all'AR e a numerose altre malattie autoimmuni. La ricerca FMS suggerisce anche un possibile collegamento con EBV.
Stile di vita
Due principali fattori dello stile di vita sono stati associati a un rischio elevato di fibromialgia e RA:
- Fumare sigarette
- Peso corporeo maggiore
Sono anche collegati a sintomi più gravi in entrambi i casi.
Quale viene prima?
Mentre l'elenco delle cause e dei fattori di rischio sembra dipingere un quadro di due malattie con un punto di partenza comune, se questo fosse l'intero quadro, si potrebbe presumere che le persone con FMS svilupperebbero RA all'incirca alla stessa velocità di quelle con RA sviluppano FMS . Questo non è il caso.
Gli studi dimostrano che le persone con AR hanno maggiori probabilità di sviluppare FMS, ma le persone con FMS non hanno maggiori probabilità di chiunque altro di sviluppare RA.
In effetti, sembra che le persone con una vasta gamma di condizioni di dolore cronico sviluppino la FMS ad un tasso elevato, tra cui non solo l'AR ma anche l'osteoartrite, il lupus eritematoso sistemico e la spondilite anchilosante. Alcuni scienziati ritengono che ciò sia dovuto al dolore cronico può causare cambiamenti nel modo in cui il sistema nervoso percepisce ed elabora il dolore, e così viaquelloprocesso può attivare FMS.
Questa idea è supportata da uno studio pubblicato inCura e ricerca sull'artrite,quale dimostra come le persone con AR possono sviluppare alti livelli di sensibilizzazione al dolore (una risposta fisica esagerata al dolore), una caratteristica nota della FMS.
Tuttavia, non tutti coloro che soffrono di dolore cronico svilupperanno la FMS. Le cause comuni ei fattori di rischio, quindi, probabilmente giocano un ruolo.
Sintomi
Mentre i sintomi dell'AR e dei sintomi della FMS possono essere estremamente simili, ognuno ha sintomi aggiuntivi che non si vedono nell'altro.
Ad esempio, "la fibromialgia non è associata al gonfiore articolare, che si verifica comunemente con l'artrite reumatoide, sebbene i pazienti con fibromialgia spesso si lamentino del fatto che le loro articolazioni" si sentono "gonfie", afferma Scott J. Zashin, MD, assistente professore clinico presso l'Università del Texas Southwestern Medical School, Division of Rheumatology, a Dallas, in Texas.
La disfunzione cognitiva, compresi i problemi con la memoria a breve termine, il multi-tasking, la comunicazione e la consapevolezza spaziale, è così caratteristica della FMS che è stata soprannominata "nebbia fibro", ma questo non è un sintomo di RA.
Anche quando un sintomo è associato a entrambe le condizioni, tuttavia, possono presentarsi con notevoli differenze.
Considera le differenze nel dolore:
- L'AR può colpire qualsiasi articolazione e persino i tuoi organi, ma il più delle volte coinvolge le piccole articolazioni delle mani e dei piedi.
- Il dolore da FMS può colpire ovunque, ma è diffuso per definizione e più comune lungo la colonna vertebrale che alle estremità.
"La denuncia di dolore corporeo diffuso associato a punti dolenti tipici della fibromialgia sarebbe anche coerente con la fibromialgia e non con l'artrite reumatoide", dice.
La stanchezza è un altro esempio di come un sintomo di RA e fibromialgia condiviso può differire:
- Il riposo e il sonno possono migliorare l'affaticamento correlato all'AR.
- D'altra parte, con la fibromialgia, la stanchezza spesso persiste nonostante il riposo e il sonno.
Effetti di compounding
Il dolore dell'AR può innescare razzi FMS e rendere i sintomi più difficili da controllare. Allo stesso modo, la FMS amplifica il dolore dell'AR, una condizione chiamata iperalgesia.
Uno studio del 2017 mostra che la FMS ha un impatto importante sulla qualità della vita per le persone che hanno anche RA. Questa scoperta è supportata da un altro studio pubblicato lo stesso annoche ha scoperto che la FMS ha avuto un impatto maggiore sulle persone con il benessere generale di RA rispetto a qualsiasi altro fattore esaminato dallo studio.
Se ti viene diagnosticata solo una di queste condizioni, assicurati di sollevare la possibilità dell'altra se:
- Hai sintomi che sono unici per l'altra condizione
- Si verificano cambiamenti nella natura dei sintomi
- Vedi un aumento dei sintomi condivisi da queste condizioni
Impatto e progressione
Queste due condizioni hanno alcune differenze sorprendenti quando si tratta di ciò che sta accadendo nel tuo corpo e di come progrediscono.
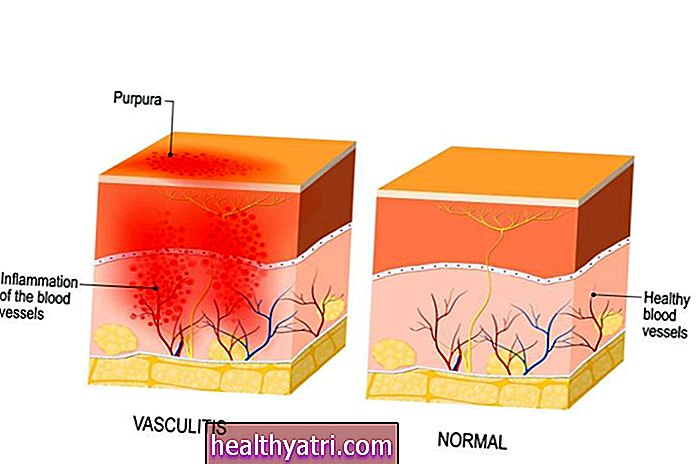
Il dolore della FMS è neurologico. Si sente nei muscoli e nei tessuti connettivi ma proviene dal sistema nervoso. Nel frattempo, il dolore dell'AR proviene dall'infiammazione articolare e dai danni causati dall'attacco del sistema immunitario al rivestimento articolare (sinovia).
Forse la differenza più notevole è che l'AR causa danni e deformità alle articolazioni. La FMS non è collegata a nessun danno articolare, deformità o deterioramento.
RAMalattia autoimmune
Dolore: infiammazione e danno alle articolazioni
La maggior parte dei casi è progressiva
Può avere razzi / remissioni
Deformità comuni
Attività fisica tollerata
Di solito non è autoimmune
Dolore: tessuti molli, sistema nervoso
Circa 1/3 dei casi progressivi
Di solito ha razzi / remissioni
Nessuna deformità
Attività fisica non tollerata
Il decorso della malattia
Il decorso dell'AR è imprevedibile, ma la maggior parte dei casi è progressiva. Dopo molti anni (o senza trattamento), alcune persone con AR sviluppano deformità dolorose e debilitanti alle mani e ai piedi. Le articolazioni più grandi, come i fianchi e le ginocchia, possono subire un grave impatto, rendendo difficile o impossibile la deambulazione.
È comune per le persone credere che qualcuno con RA finirà sempre su una sedia a rotelle, ma questo è un mito. Con un trattamento adeguato, è molto più raro di quanto ci si potrebbe aspettare, anche se l'AR può causare danni strutturali che impongono limiti al movimento e alla mobilità. La fatica è generalmente più alta che nella popolazione generale.
Anche l'FMS è imprevedibile. La ricerca suggerisce che quasi la metà delle persone con questa condizione farà un miglioramento significativo in un periodo di tre anni e circa due terzi migliorerà in un periodo di 10 anni. Finora, i ricercatori non sanno quali fattori influenzano il decorso della malattia.
La FMS è debilitante in modi diversi rispetto all'AR. Mentre qualcuno con AR può zoppicare a causa del dolore alle articolazioni dopo aver camminato a lungo, una persona con FMS ha maggiori probabilità di essere sproporzionatamente esausta, provare dolore in tutto il corpo e altri sintomi si intensificano. Ci vorrà anche una notevole quantità di tempo e riposo per riprendersi.
Razzi e remissioni
Alcuni casi di RA hanno remissioni prolungate in cui i sintomi scompaiono per diversi anni. Altri hanno razzi periodici (quando i sintomi sono più gravi) e remissioni (periodi di sintomi più leggeri). La maggior parte, tuttavia, ha una forma cronica e progressiva di RA.
La FMS tipicamente comporta anche riacutizzazioni e remissioni, ma una piccola minoranza di casi coinvolge livelli di sintomi più o meno costanti.Le remissioni a lungo termine sono rare ma possibili.
Ottenere una diagnosi
Quando vai dal medico con dolore che potrebbe essere dovuto all'artrite reumatoide, alla fibromialgia o qualcosa con una presentazione simile, il tuo medico inizierà probabilmente ascoltando i tuoi sintomi, chiedendo informazioni sulla tua storia medica e familiare ed eseguendo un esame fisico.
Nessun singolo esame del sangue può diagnosticare nessuna delle due condizioni, quindi i medici esaminano i risultati di più test per avere un quadro completo di ciò che sta accadendo. Probabilmente ordineranno diversi test per cercare i marcatori di infiammazione nel sangue, come ad esempio:
- Emocromo completo (CBC)
- Tasso di eritrosedimentazione (VES o tasso di sed)
- Proteina C reattiva (CRP)
Sappi, tuttavia, che anche con i test, definire una diagnosi può richiedere del tempo.
Marcatori infiammatori elevati
La FMS non comporta alti livelli di infiammazione. L'AR lo fa, quindi alti livelli di marker infiammatori nel sangue sono una buona indicazione che hai qualcosa di infiammatorio e possibilmente autoimmune.
Da lì, il medico può ordinare esami del sangue per autoanticorpi specifici a seconda delle condizioni che ritengono probabili. Gli anticorpi per RA includono:
- Peptide citrullinazione anticiclico (anti-CCP): questo autoanticorpo si trova quasi esclusivamente nelle persone con AR ed è presente tra il 60% e l'80% dei casi.
- Fattore reumatoide (RF): questo anticorpo è indicativo di RA e si trova in circa il 70-80% delle persone che lo hanno.
Il medico può anche ordinare diversi altri esami del sangue, esami di imaging come i raggi X e la risonanza magnetica (MRI) per confermare la diagnosi e avere un'idea di come la malattia può progredire.
Come viene diagnosticata l'artrite reumatoideMarcatori infiammatori inferiori
Se i marker infiammatori sono solo leggermente elevati o nel range normale, può aiutare a indicare una diagnosi di FMS, che è una diagnosi di esclusione. A seconda dei sintomi, il medico può ordinare più esami del sangue o imaging per escludere le cose.
L'AR è comune da escludere perché è qualcosa che i medici possono diagnosticare con molta più certezza. Altri possibili test possono essere ordinati per altre forme di artrite, lupus o sclerosi multipla.
Una volta eliminate le altre possibili cause dei sintomi, il medico può confermare una diagnosi di FMS in due modi: conducendo un esame del punto dolente o in base ai punteggi di una valutazione appositamente progettata.
Come viene diagnosticata la fibromialgiaRaccomandazioni per il trattamento
Sebbene vi sia una sovrapposizione dei sintomi tra RA e FMS, il trattamento non è lo stesso. Per essere efficaci, i trattamenti devono mirare ai processi sottostanti coinvolti. Per RA, ciò significa alterare la funzione immunitaria; per la fibromialgia, significa prendere di mira la disfunzione delle sostanze chimiche del cervello (neurotrasmettitori).
Gestire RA
Sono disponibili molti farmaci per il trattamento dell'AR. Loro includono:
- Farmaci antireumatici modificanti la malattia (DMARD): Trexall / Rheumatrex (metotrexato), Imuran (azatioprina) e azulfidina (sulfasalazina)
- Bloccanti del TNF / farmaci biologici / biosimilari: Enbrel (etanercept), Remicade (infliximab) e Humira (adalimumab)
- Inibitori JAK: Xeljanz (tofacitinib), Olumiant (baricitinib), Rinvoq (upadacitinib)
- Glucocorticoidi: prednisone e metilprednisolone
- Antinfiammatori non steroidei (FANS): Motrin / Advil (ibuprofene), Aleve (naprossene)
- Inibitori della COX-2 (rari): Celebrex (celecoxib)
Il regime di trattamento può anche includere iniezioni di steroidi, terapia fisica, massoterapia e modifiche dello stile di vita.
A volte, può essere eseguito un intervento chirurgico per aiutare le persone con gravi danni alle articolazioni.
Gestire la fibromialgia
I farmaci comuni per il trattamento della FMS includono:
- Inibitori della ricaptazione della serotonina-norepinefrina (SNRI): Cymbalta (duloxetina), Savella (milnacipran)
- Farmaci antiepilettici: Lyrica (pregabalin), Neurontin (gabapentin)
- Antidepressivi triciclici: amitriptilina
- Antidolorifici analgesici: Vicodin (idrocodone acetaminofene), Oxycontin (ossidocone)
- Altri farmaci: Xyrem (sodio oxibato), Naltrexone a basso dosaggio
Altri trattamenti comuni includono:
- Integratori (vitamina D, B12, Omega-3, 5-HTP, rodiola rosea)
- Rilascio miofasciale
- Agopuntura
- Un programma di esercizi moderato su misura
- Olio di CBD
Gestire entrambi
Se stai assumendo farmaci sia per RA che per FMS, assicurati di parlare con il tuo medico e il farmacista delle possibili interazioni farmacologiche.
Alcuni esperti di FMS ritengono che i corticosteroidi a volte usati per trattare l'AR possano peggiorare i sintomi della FMS, ma finora non è stato dimostrato; per lo meno, sono inefficaci contro i sintomi della fibromialgia.
Secondo il dottor Zashin, "Il miglior corso di trattamento per i pazienti che hanno sia fibromialgia che artrite reumatoide è quello di trattare prima l'artrite reumatoide, poiché l'artrite reumatoide è comunemente associata a deformità articolare e disabilità. Rallentare la progressione dell'artrite reumatoide e prevenire l'articolazione permanente. il danno è la priorità ".
Inoltre, è probabile che ridurre il dolore dell'AR aiuti ad alleviare anche i sintomi della FMS.
Modifiche dello stile di vita
Apportare cambiamenti salutari al tuo stile di vita può aiutarti a gestire sia l'AR che la FMS. Le basi di uno stile di vita sano includono:
- Non fumare
- Dormire a sufficienza
- Imparare a gestire lo stress
- Un regime di esercizio moderato ea basso impatto
- Una dieta sana e possibilmente una dieta antinfiammatoria
Una parola da Verywell
Sia RA che FMS possono essere limitanti. Trovando e seguendo un regime di trattamento / gestione, potresti essere in grado di preservare la tua funzionalità e indipendenza.
Poiché entrambe le condizioni possono portare a depressione e isolamento, è importante che tu abbia un sistema di supporto. Mantieni le linee di comunicazione aperte con il tuo medico e le persone a cui sei vicino e ricevi subito aiuto se pensi di diventare depresso. Anche i gruppi di supporto, sia online che nella tua comunità, possono essere di grande aiuto.