Il papillomavirus umano (HPV) è un'infezione virale trasmessa tramite il contatto intimo con un'altra persona. Esistono più di 100 ceppi di HPV. Almeno 14 di loro sono stati collegati al cancro. Il cancro cervicale e anale in particolare sono associati a questi ceppi ad alto rischio di HPV. Anche il cancro del pene e il cancro orofaringeo (cancro della parte centrale della gola dietro la lingua) sono legati a ceppi ad alto rischio.
Nonostante una maggiore consapevolezza sull'HPV, rimane una buona dose di confusione sul virus e sul vaccino che può aiutare a prevenirlo. Avere una comprensione dei fatti chiave di base su entrambi può fare molto per assicurarti di non perdere i segni dell'infezione, diffonderla ad altri o metterti a rischio.
L'HPV è più comune di quanto si possa pensare
Matt Dutile / Getty Images
Si stima che oltre 79 milioni di americani convivano con l'HPV, rendendolo la malattia a trasmissione sessuale più comune negli Stati Uniti.
Secondo i Centers for Disease Control and Prevention (CDC), tra gli adulti di età compresa tra 18 e 59 anni, il 42,5% è infetto da un HPV genitale e il 7,3% da un HPV orale.
È così comune, infatti, che i ricercatori credono che quasi tutte le persone sessualmente attive riceveranno il virus ad un certo punto della loro vita.
Non è necessario avere rapporti sessuali per contrarre l'HPV
santypan / Getty ImagesL'HPV si trasmette attraverso il contatto sessuale pelle a pelle. Ciò non dovrebbe suggerire, tuttavia, che il rapporto sia l'unica via di trasmissione. In effetti, non è necessaria alcuna penetrazione di alcun tipo per trasmettere l'HPV e qualsiasi area non coperta da un preservativo è vulnerabile all'esposizione all'HPV.
In generale, i rapporti vaginali e anali sono le attività più associate alla trasmissione dell'HPV. Sebbene meno comune, il virus può essere trasmesso anche attraverso il sesso orale. Il rischio aumenta solo se hai più partner sessuali o fai sesso con qualcuno che ha avuto molti partner.
Non tutti i tipi di HPV causano il cancro
SCIEPRO / Getty ImagesEsistono più di 100 diversi ceppi di HPV. Alcuni sono ceppi "ad alto rischio" associati al cancro; altri sono tipi "a basso rischio" noti per causare le verruche genitali.
I ceppi considerati ad alto rischio sono i tipi 16 e 18, che insieme causano il 70% dei tumori cervicali e delle lesioni cervicali precancerose.
C'è un malinteso comune tra molti che le verruche genitali siano un precursore del cancro. Questo non è il caso. I ceppi HPV responsabili delle verruche genitali non sono noti per causare il cancro.
Detto questo, avere una verruca genitale non dovrebbe suggerire che sei "al sicuro". Le persone possono essere infettate da più tipi di HPV e l'aspetto di una verruca dovrebbe essere un segnale di avvertimento di possibile esposizione a ceppi a rischio più elevato.
C'è un vaccino, ma nessuna cura per l'HPV
BSIP / UIG / Getty ImagesI tipi di HPV che causano le verruche genitali e il cancro cervicale possono essere gestiti ma non curati. Allo stesso modo, le verruche genitali possono essere trattate rimuovendole, ma la loro rimozione non elimina il virus sottostante.
Sebbene oggi esistano vaccini che possono ridurre notevolmente il rischio di HPV nei giovani, non sterilizzano vaccini e non possono neutralizzare il virus nelle persone già infette.
La maggior parte delle persone affette da HPV non presenta sintomi
Courtney Keating / Getty Images
Non puoi sapere se qualcuno ha l'HPV guardandolo o cercando le verruche genitali. Non funziona in questo modo. La maggior parte delle persone, infatti, non ha segni di infezione e può venire a conoscenza della condizione solo se ha un risultato anormale del Pap test.
Ma, anche per le persone che hanno sintomi, spesso vengono trascurati o fraintesi.
Il vaccino HPV non protegge da tutti i ceppi
Pacchetto Gardasil 9. MerckEsistono tre vaccini HPV che possono proteggere contro alcuni ma non tutti i ceppi ad alto rischio:
- Gardasil protegge da quattro dei tipi più comuni e dai due che causano il 9% di tutte le verruche genitali.
- Gardasil 9 protegge da tutti e 4 i tipi comuni e da altri cinque ceppi.
- Cervarix protegge contro i due ceppi ad alto rischio più comuni ma non fornisce alcuna protezione contro le verruche genitali.
L'unico vaccino HPV disponibile negli Stati Uniti è Gardasil 9.
Sebbene questi vaccini in genere forniscano un'ampia protezione, potrebbero non essere all'altezza delle femmine assegnate alla nascita che convivono con l'HIV. Questa popolazione può sviluppare il cancro cervicale a causa di un tipo di HPV atipico.
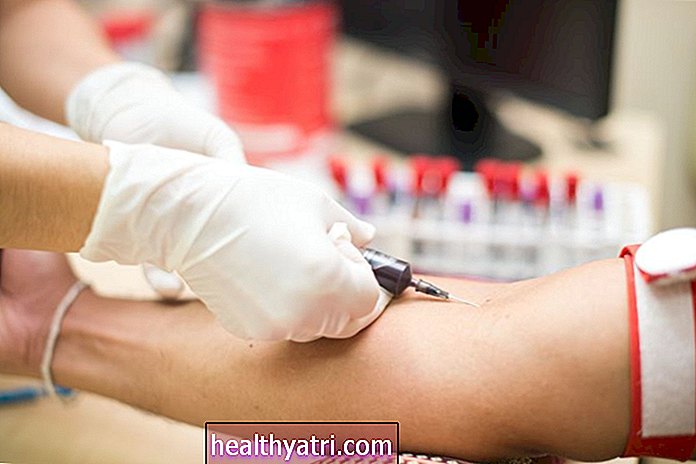
Test HPV e sesso assegnato alla nascita
Westend61 / Getty ImagesIl test HPV può essere eseguito su quelle femmine assegnate alla nascita in concomitanza con un Pap test durante un esame ginecologico di routine. La US Preventive Services Task Force (USPSTF) approva i test HPV di routine come segue:
- Quelle donne assegnate alla nascita di età compresa tra 21 e 65 anni dovrebbero sottoporsi a un Pap test e un test HPV ogni tre anni.
- Gli under 21 e gli over 65 non necessitano di screening HPV ma possono essere sottoposti a test in caso di risultato anormale del Pap test.
Al contrario, l'American Cancer Society (ACS) raccomanda alle persone con una cervice di sottoporsi a test primario HPV, piuttosto che un Pap test, ogni cinque anni, a partire dall'età di 25 anni e fino a 65 anni. Negli studi medici e in altre strutture sanitarie che non lo fanno avere accesso al test primario HPV, il Pap test ogni tre anni è considerato accettabile.
Non è disponibile alcun test HPV per rilevare l'HPV genitale nei peni. Tuttavia, alcuni medici possono eseguire un test HPV su un Pap test anale in soggetti ad alto rischio che praticano sesso anale ricettivo.
Alcuni medici sono riluttanti a fare il test HPV
Wesley WilsonUno dei motivi per cui le agenzie sanitarie sono riluttanti a fornire raccomandazioni sui test di routine è che i benefici del test HPV sono ancora in gran parte incerti.
Mentre un test HPV negativo è una buona indicazione che non avrai il cancro, un risultato positivo spesso non significa nulla. Questo perché la maggior parte delle infezioni da HPV scompare in due anni senza complicazioni. In quanto tale, un risultato positivo può causare più angoscia del necessario o indagini mediche dirette che non sono necessarie.
HPV Doctor Discussion Guide
Ottieni la nostra guida stampabile per il tuo prossimo appuntamento dal medico per aiutarti a porre le domande giuste.
_9.jpg)
Invia a te stesso o a una persona cara.
IscrivitiQuesta Guida alla discussione del medico è stata inviata a {{form.email}}.
C'era un errore. Per favore riprova.
La vaccinazione contro l'HPV non è solo per i giovani
Hero Images / Getty ImagesIl CDC raccomanda la vaccinazione contro l'HPV a tutte le donne assegnate alla nascita all'età di 11 o 12 anni, nonché a quelle da 13 a 26 che non sono state vaccinate in precedenza. Questo gruppo probabilmente avrà bisogno di una terza dose per migliorare l'efficacia.
Per alcuni individui di età superiore ai 26 anni, la vaccinazione può comunque essere utile. Il CDC raccomanda agli uomini gay e bisessuali e alle persone transgender di essere immunizzati anche se sono più grandi poiché corrono un rischio più elevato di cancro anale e cervicale rispetto alla popolazione generale.
Questo aumento del rischio di esposizione all'HPV è legato all'esclusione di gay, bisessuali e transgender dalla vita sociale e dall'occupazione che aumenta la probabilità che le persone in queste comunità si impegnino nel lavoro sessuale di sopravvivenza.
Il CDC consiglia alle persone immunocompromesse (comprese quelle con HIV) di essere vaccinate indipendentemente dall'età.
Le linee guida ACS per la vaccinazione contro l'HPV differiscono da quelle del CDC. Nel 2020 ACS ha iniziato a raccomandare la vaccinazione HPV di routine a partire dall'età di 9 anni per aiutare a sostenere i tassi di vaccinazione più precoci in generale. ACS ha anche iniziato a raccomandare contro la vaccinazione nelle persone di età superiore ai 27 anni a causa del basso beneficio atteso e della carenza del vaccino.
Se hai più di 26 anni e ritieni di essere a maggior rischio di cancro cervicale o anale, non esitare a chiedere a un medico di vaccinarti. Costerà circa $ 100, che può coprire la tua assicurazione.
Ottenere il vaccino contro l'HPV non significa che puoi saltare lo screening del cancro
Anche se ottieni il vaccino HPV, devi stare attento a essere sottoposto a screening per il cancro cervicale. Il vaccino mostra una riduzione dei precancerosi più avanzati, ma non è stato in circolazione abbastanza a lungo da fornire i 20 anni di dati necessari per indicare una riduzione dei casi di cancro effettivi.