Il cancro cervicale può essere sospettato sulla base di un Pap test, che è un test di screening di routine e diagnosticato con una biopsia cervicale. Secondo l'American Cancer Society, le donne di età compresa tra i 25 ei 65 anni dovrebbero essere sottoposte a screening con un test HPV primario o una combinazione di un test HPV e Pap test ogni cinque anni, o un solo Pap test ogni tre anni.
Test più frequenti possono essere raccomandati per coloro a rischio più elevato o che hanno avuto risultati anormali in passato. Ci sono altri test che possono anche identificare il cancro cervicale, in particolare nelle fasi più avanzate.
Ottimo
Autoverifiche
I sintomi del cancro cervicale di solito non compaiono fino a quando il cancro non è progredito a uno stadio abbastanza avanzato.L'HPV, la causa più comune di cancro cervicale, di solito non causa sintomi, motivo per cui è così importante avere gli esami ginecologici regolarmente programmati.
Cosa guardare per:
Tuttavia, ci sono alcune cose che puoi cercare. Notare questi non ti consentirà di diagnosticare il cancro cervicale. Piuttosto, sono semplicemente segni che dovresti vedere un medico:
- Emorragia uterina anormale
- Le verruche genitali, che possono essere sollevate, indolori e color pelle (sebbene i ceppi di HPV responsabili delle verruche genitali non siano collegati al cancro cervicale)
- Aumento della frequenza urinaria
- Dolore pelvico, soprattutto durante i rapporti
- Scarico vaginale
Laboratori e test
I cambiamenti anormali nella cervice si sviluppano tipicamente per diversi anni. Poiché le cellule cervicali subiscono una serie di alterazioni prima di diventare cellule cancerose, è possibile eseguire uno screening per l'evidenza di HPV o per i cambiamenti precancerosi con test diagnostici.
I due metodi più semplici includono:
Pap test
Un Pap test svolge un ruolo fondamentale nella diagnosi del cancro cervicale, ed è così che la maggior parte delle donne scopre di avere displasia cervicale o cancro cervicale. È un semplice test che può rivelare anomalie della cervice molto prima che progrediscano nel cancro.
Un Pap test viene solitamente eseguito in una sala d'esame durante un controllo ginecologico di routine. Durante un Pap test, il medico rimuove una piccola quantità di tessuto dalla cervice. Questo viene fatto tamponando delicatamente la cervice con un piccolo pennello (come una bacchetta di mascara) o un batuffolo di cotone.
Ci vogliono solo pochi secondi per raccogliere un campione. Alcune donne provano una lieve sensazione di crampi simile ai crampi mestruali dopo questo, ma di solito non c'è dolore.
Le cellule vengono esaminate al microscopio e le cellule anormali vengono chiamate displasia cervicale.
La displasia cervicale è classificata come segue:
- ASCUS (cellule atipiche di significato indeterminato) descrive tutti i cambiamenti che sono leggermente anormali. La causa potrebbe essere il risultato di qualsiasi cosa, da un'infezione allo sviluppo di cellule precancerose. L'ASCUS non è un'indicazione di displasia cervicale fino a quando non vengono eseguiti ulteriori test di conferma.
- AGUS (cellule ghiandolari atipiche di significato indeterminato) si riferisce ad un'anomalia nelle cellule ghiandolari che producono muco. Sebbene non tecnicamente classificata come displasia cervicale, AGUS può essere un'indicazione di una condizione grave sottostante. I risultati AGUS sono considerati rari e si verificano in meno dell'1% di tutti i risultati del Pap test.
- LGSIL (lesione intraepiteliale squamosa di basso grado) significa che il test ha rilevato una displasia lieve. È il riscontro più comune e, nella maggior parte dei casi, si risolverà da solo entro due anni.
- HGSIL (lesione intraepiteliale squamosa di alto grado) è una classificazione più seria che, se non trattata, potrebbe portare allo sviluppo del cancro cervicale.
Se hai un Pap test anormale, è estremamente importante che tu segua le raccomandazioni del tuo medico, che si tratti di una colposcopia, una biopsia cervicale o un Pap test ripetuto in un anno.
Test HPV
Il test HPV è un altro test importante che può essere eseguito da solo o contemporaneamente a un Pap test. Se è stato eseguito solo un Pap test ed è anormale, spesso è possibile eseguire un test HPV sullo stesso campione, che viene inviato a un laboratorio per identificare il virus.
Sebbene esistano oltre 100 ceppi del virus, non tutti causano il cancro. Circa il 70% dei tumori cervicali è causato da HPV 16 e HPV 18, mentre un altro 20% dei tumori cervicali è correlato all'infezione da HPV 31, 33, 34, 45, 52 e 58. Altri virus HPV che hanno stato collegato al cancro includono HPV 35, 39, 51, 56, 59, 66 e 68.
Procedure
Se il Pap test rivela anomalie cervicali, può essere programmata una colposcopia.Una colposcopia è un esame in ufficio che consente al medico di visualizzare la cervice più da vicino con un colposcopio, uno strumento illuminato che ingrandisce la cervice. Viene posizionato all'esterno della vagina durante l'esame. Le immagini viste dal colposcopio possono essere proiettate su uno schermo per una visione più dettagliata e una pianificazione della biopsia.
Un medico può eseguire una biopsia durante questo esame, o forse separarsi da esso, in modo che un campione di tessuto cervicale possa essere esaminato da un patologo.
Biopsia con punch
Durante la colposcopia, il medico può eseguire una biopsia cervicale a seconda di quanto rilevato durante l'esame, che prevede la rimozione di una piccola quantità di tessuto cervicale da esaminare al microscopio.
Molto spesso si tratta di una biopsia del punzone, in cui il medico rimuove un piccolo campione di tessuto con un dispositivo simile a un punzone di carta. Il medico impiega solo pochi secondi per raccogliere un campione di tessuto e il disagio è fugace. A seconda dei risultati durante la colposcopia, alcune aree della cervice possono essere sottoposte a biopsia.
Le cellule anormali trovate durante una colposcopia e una biopsia possono essere descritte come neoplasia intraepiteliale cervicale (CIN).
Raschiamento endocervicale
Il curettage endocervicale (ECC) è un altro tipo di biopsia cervicale che può essere eseguita durante un esame di colposcopia. Durante un ECC, il medico utilizza un piccolo pennello per rimuovere il tessuto dal canale endocervicale, lo stretto passaggio attraverso la cervice.Come con una biopsia con punch, il tessuto viene quindi esaminato da un patologo.
Un ECC può essere moderatamente doloroso, come i crampi mestruali.
Prima di arrivare per la procedura, ci sono una serie di cose che ti viene chiesto di fare. Tra loro:
- Evita di prendere aspirina o anticoagulanti prima della procedura.
- Non fare la doccia o utilizzare tamponi per almeno tre giorni prima della procedura.
- Evita i rapporti sessuali per almeno tre giorni prima della procedura.
Le donne possono aspettarsi di manifestare sintomi lievi nei giorni successivi alla procedura, inclusi dolore localizzato e crampi. Un analgesico da banco di solito può aiutare ad alleviare parte del disagio.
Oltre al dolore, potrebbe esserci un'emorragia vaginale o una secrezione scura, quindi assicurati di indossare un assorbente. Dovrai limitare le tue attività per un giorno o due ed evitare rapporti sessuali, assorbenti interni o lavaggi fino a quando non sarai completamente guarito.
Biopsia del cono
Ci sono momenti in cui è necessario eseguire una biopsia più ampia per diagnosticare il cancro cervicale o rimuovere il tessuto in modo che non diventi canceroso. In questi casi, può essere eseguita una biopsia del cono.
Durante una biopsia conica, viene rimosso un pezzo di tessuto a forma di cono. Questa procedura viene eseguita in anestesia generale. Una biopsia del cono viene anche utilizzata per rimuovere il tessuto precanceroso dalla cervice.
Potresti provare dolore o sanguinamento per alcuni giorni dopo la procedura. Sebbene non sia comune, dopo una biopsia del cono, alcune donne sperimentano dolore mestruale, diminuzione della fertilità o una cervice incompetente, che può portare a un parto prematuro in caso di gravidanza.
Discutere di queste preoccupazioni e rischi con il proprio medico, poiché l'entità di questi effetti è correlata alla posizione e alle dimensioni esatte della biopsia, nonché al grado di guarigione.
LEEP
Un tipo specifico di biopsia del cono chiamata procedura di escissione elettrochirurgica ad anello (LEEP) è una procedura eseguita in anestesia locale per rimuovere il tessuto dalla cervice.Un LEEP utilizza un anello di filo caricato elettricamente per rimuovere un campione di tessuto. Questo metodo è più comunemente usato per trattare la displasia cervicale di alto grado, piuttosto che per diagnosticare il cancro cervicale.
Come con una biopsia conica, le donne possono avvertire dolore e sanguinamento per alcuni giorni dopo una procedura LEEP. Ciò può anche provocare conseguenze a lungo termine come dolore mestruale, diminuzione della fertilità o cervice incompetente.
Fasi
Una volta che i risultati della biopsia tornano, il cancro cervicale può essere escluso o diagnosticato. Se viene fatta una diagnosi di cancro cervicale, il passo successivo è determinare lo stadio del cancro cervicale. Ci sono quattro fasi del cancro cervicale, ognuna delle quali rappresenta il grado di diffusione del cancro avanzato.
Cos'è il cancro allo stadio 0?
Lo stadio 0 non è uno stadio ufficiale del cancro; è utilizzato in modo informale per descrivere reperti non invasivi (carcinoma in situ), sulla base di una biopsia; è considerato invasivo qualsiasi stadio oltre lo stadio 0. Si è discusso molto sul fatto che si tratti di un vero cancro o di uno stadio precanceroso.
Fase I
I tumori allo stadio I sono generalmente visti solo con un microscopio, ma nello stadio avanzato I, il cancro può essere visto senza un microscopio Le cellule cancerose hanno invaso la cervice e le cellule non sono più solo in superficie. Questa fase è suddivisa in:
Stadio IA: è il primo stadio del cancro cervicale invasivo, che non può ancora essere visualizzato ad occhio nudo e può essere identificato solo al microscopio. Questa fase è ulteriormente suddivisa in base alle dimensioni in:
- Stadio IA1: l'area di invasione non è profonda più di 3 mm.
- Stadio IA2: l'area di invasione è maggiore di 3 mm ma non più profonda di 5 mm.
Stadio IB: nello stadio IB, l'invasione è profonda più di 5 mm, ma è comunque limitata alla cervice.
- Stadio IB1: il cancro è più profondo di 5 mm ma di dimensioni non superiori a 2 cm.
- Stadio IB2: il cancro ha una dimensione di almeno 2 cm ma non è più grande di 4 cm.
- Stadio IB3: il cancro ha una dimensione di almeno 4 cm ed è limitato alla cervice.
Fase II
I tumori di stadio II si sono diffusi oltre la cervice.
Stadio IIA: questi tumori si sono diffusi oltre la cervice fino ai due terzi superiori della vagina, ma non si sono diffusi intorno all'utero. Questo è ulteriormente suddiviso per dimensione in:
- Stadio IIA1: il tumore può essere visto senza microscopio ma non supera i 4 cm di dimensione.
- Stadio IIA2: il tumore può essere visto senza microscopio ed è di dimensioni superiori a 4 cm.
Stadio IIB: il cancro si è diffuso ai tessuti intorno all'utero e ai due terzi superiori della vagina, ma non alla parete pelvica.
Fase III
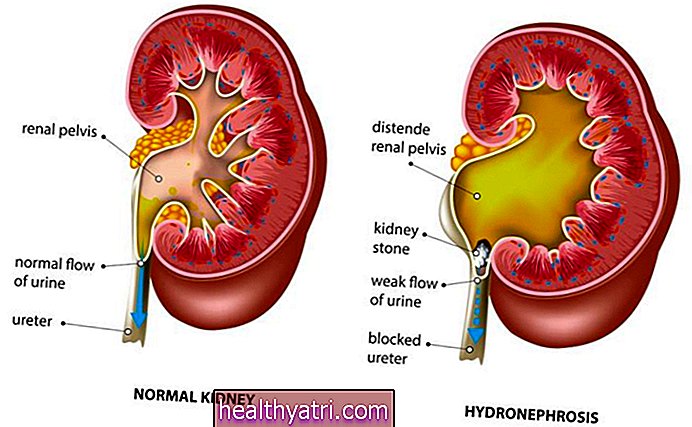
Nella fase III, il cancro cervicale si è diffuso oltre l'utero fino al terzo inferiore della vagina e / o si estende fino alla parete pelvica. Il cancro può bloccare gli ureteri (tubi che trasportano l'urina dai reni alla vescica) e può coinvolgere o meno i linfonodi vicini.
- Stadio IIIA: il cancro può essersi diffuso al terzo inferiore della vagina ma non alle pareti del bacino. Non si è diffuso ai linfonodi vicini.
- Stadio IIIB: IIIB Il tumore si estende alla parete pelvica e / o causa idronefrosi o rene non funzionante (a meno che non sia noto per un'altra causa).
- Stadio IIIC: il cancro coinvolge i linfonodi pelvici e / o para-aortici (quelli intorno all'aorta addominale), comprese le micrometastasi, indipendentemente dalle dimensioni e dall'estensione del tumore.
- Stadio IIIC1: il cancro coinvolge metastasi ai linfonodi pelvici.
- Stadio IIIC2: il cancro coinvolge metastasi dei linfonodi para-aortici.
Fase IV
Nella fase IV, il cancro si diffonde oltre le regioni adiacenti ad altre aree del corpo.
- Stadio IVA: questi tumori si sono diffusi in modo da aver invaso la vescica o il retto o entrambi (diffusi agli organi pelvici adiacenti).
- Stadio IVB: questi tumori si sono diffusi in regioni distanti del corpo, ad esempio i linfonodi in una regione distante del corpo, i polmoni, il fegato o le ossa.
Ottimo
Imaging
Il cancro cervicale che si diffonde è considerato cancro metastatico. I test di imaging possono aiutare a identificare le aree di metastasi.
In generale, i test di imaging vengono utilizzati per la stadiazione. Quindi, se hai rimosso il cancro cervicale non invasivo e nessun segno o sintomo di metastasi, questi test probabilmente non sono necessari. Se il medico sospetta la diffusione locale o metastasi a distanza (a causa dei sintomi o della comparsa del tumore all'esame obiettivo o al microscopio), verranno utilizzati i test di imaging per valutare le regioni del corpo per le quali c'è preoccupazione.
Test di imaging comuni
- Ultrasuoni: un'ecografia può esaminare la cervice, la vescica e l'intera regione pelvica per determinare la causa dei sintomi. Può anche essere utilizzato per visualizzare altre aree del corpo se c'è una preoccupazione per le metastasi.
- Radiografia: una radiografia, come una radiografia del torace, può identificare il cancro cervicale metastatico che si è diffuso ai polmoni o alle costole, ad esempio. Raramente, un'anomalia osservata su una radiografia di routine potrebbe essere il primo segno di cancro cervicale metastatico.
- MRI: una scansione MRI può essere utilizzata per visualizzare l'area della cervice e del bacino. Una risonanza magnetica è particolarmente utile per valutare la colonna vertebrale e il midollo spinale, dove il cancro cervicale in stadio avanzato può diffondersi.
- Scansione TC: una scansione TC, come una risonanza magnetica, può visualizzare l'area della cervice e del bacino, nonché altre regioni del corpo in cui il cancro cervicale potrebbe aver metastatizzato.
- Scansione PET: una scansione PET è un test funzionale che mostra le aree in cui è presente una crescita attiva di un tumore. Ciò è particolarmente utile quando si tratta di valutare i linfonodi, i polmoni e il fegato.
Diagnosi differenziali
Ci sono alcune altre condizioni che possono inizialmente sembrare simili al cancro cervicale o all'infezione da HPV.Il tuo medico potrebbe sospettarli inizialmente, ma i test li escluderanno rapidamente.
- Cancro dell'endometrio: Il cancro dell'endometrio è il cancro dell'utero. La cervice è il passaggio tra la vagina e l'utero, quindi a volte le due malattie possono apparire simili se una delle due si è diffusa nell'altra sede. In generale, una biopsia è un buon metodo per distinguere tra i due.
- Cancro vaginale: il cancro vaginale non è comune, ma poiché la vagina è così strettamente attaccata alla cervice, le condizioni possono apparire simili.Tuttavia, come con il cancro dell'endometrio, una biopsia può differenziare tra questi tipi di cancro.