L'aterosclerosi (chiamata anche malattia cardiovascolare aterosclerotica) è un tipo specifico di arteriosclerosi; i due termini sono spesso usati in modo intercambiabile. Ci sono molti fattori di rischio che possono entrare in gioco quando una persona ha l'aterosclerosi; una di queste importanti influenze è l'ipertensione (pressione sanguigna alta), che può causare danni alle arterie e provocare la limitazione del flusso sanguigno al cuore e ad altri organi e tessuti del corpo.
L'aterosclerosi ipertensiva potrebbe provocare un ictus o un infarto, a causa di un blocco o di una rottura. La buona notizia è che esistono trattamenti efficaci che possono abbassare e mantenere i normali livelli di pressione sanguigna, così come farmaci che possono aiutare a rallentare l'accelerazione dell'aterosclerosi.
PeopleImages / Getty Images
Cos'è l'aterosclerosi?
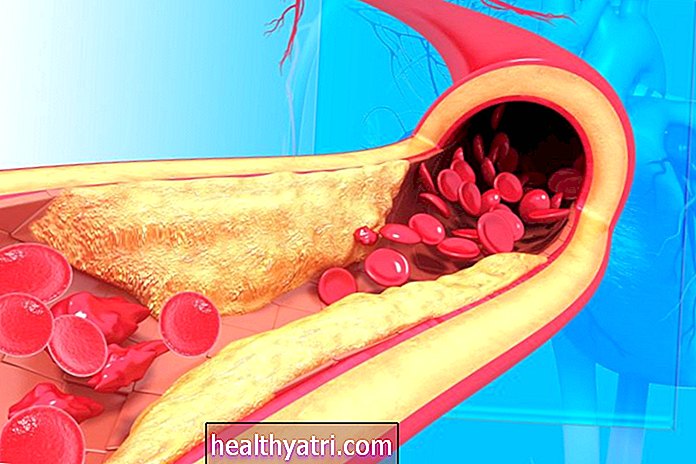
L'aterosclerosi, nota anche come malattia cardiovascolare aterosclerotica, è una condizione che comporta un accumulo di placche che formano depositi nella parete dell'arteria. Questo accumulo può eventualmente restringere o occludere l'arteria e ridurre il flusso sanguigno.
Spesso non ci sono sintomi di aterosclerosi fino a quando un'arteria non è diventata così stretta o ostruita da non essere più in grado di fornire sangue adeguato a organi e tessuti. Quando ciò si verifica nel cuore, la conseguente carenza di un flusso sanguigno adeguato e di ossigeno può portare a un attacco di cuore.
L'aumento cronico (a lungo termine) della pressione sanguigna può accelerare il processo di sviluppo dell'aterosclerosi.
L'aterosclerosi può influenzare altre parti del corpo
L'aterosclerosi non colpisce solo il cuore. A seconda delle arterie colpite, i fattori di rischio variano. Ad esempio, per:
- Arteride nel cervello: questo può portare a un ictus o un attacco ischemico transitorio (TIA).
- Arterie degli arti inferiori o dell'addome: si parla di malattia delle arterie periferiche (PAD).
- Arterie nei reni: questo può portare a malattie renali o insufficienza renale.
Sintomi
Di solito non ci sono sintomi esteriori di malattia cardiovascolare aterosclerotica fino a quando non si verifica un'occlusione del flusso sanguigno; una volta che c'è un blocco dell'arteria, i sintomi comunemente includono:
- Dolore toracico (angina): il dolore toracico è uno dei segnali premonitori di base di problemi cardiaci, ma non sempre grave. Se il dolore al petto è accompagnato da dolore alle spalle, al collo o alla mascella, mancanza di respiro, nausea e vomito, rigidità o intorpidimento del collo, questo potrebbe essere il segno di un attacco di cuore.
- Dolore, crampi o debolezza muscolare (da lieve a molto grave): può verificarsi nella gamba, nelle braccia o in altre aree del corpo in cui si è verificato il blocco.
- Confusione e debolezza: questo potrebbe includere abbassamento del viso, problemi di linguaggio o visione, mal di testa e vertigini, che potrebbero essere un segno di ictus.
Nota, se hai sintomi di infarto o ictus, consulta immediatamente un medico di emergenza (come chiamare i servizi di emergenza).
Ipertensione e aterosclerosi
Esistono diversi processi correlati che si ritiene siano coinvolti nello sviluppo dell'aterosclerosi. Sebbene l'iperlipidemia (alti livelli di lipidi [grassi] come il colesterolo cattivo) sia comunemente considerata il principale fattore causale dell'aterosclerosi, l'ipertensione (pressione alta) gioca spesso un ruolo significativo nel suo sviluppo. Inoltre, molti fattori che causano l'ipertensione giocano anche un ruolo nello sviluppo del colesterolo alto. L'ipertensione è anche un fattore importante in:
- Cardiopatia
- Morte improvvisa
- Colpo
- Insufficienza cardiaca congestizia
- Insufficienza renale (rene)
L'impatto negativo dell'ipertensione sul sistema cardiovascolare si traduce in un aumento della tensione nelle pareti delle arterie, caratterizzato da ispessimento dell'endotelio (lo strato più interno dell'arteria), oltre a colpire lo strato muscolare dell'arteria e causarne il restringimento delle arterie più piccole. Questo stress fisico aggrava e accelera l'aterosclerosi (in particolare nel cuore e nel cervello).
Man mano che le arterie si restringono, il grasso, il colesterolo e altre sostanze (denominate placca) iniziano ad accumularsi. Questo processo che si verifica nel tempo è indicato come aterosclerosi.
Sono sempre più numerose le prove scientifiche che identificano l'aterosclerosi come una malattia principalmente infiammatoria e si ritiene che il colesterolo alto nel sangue attivi la risposta infiammatoria.
Sebbene l'ipertensione sia considerata un fattore di rischio per lo sviluppo dell'aterosclerosi, il meccanismo esatto di come l'ipertensione può prestarsi allo sviluppo dell'aterosclerosi non è molto ben compreso.
Oggi, gli scienziati stanno scoprendo informazioni che indicano il fatto che queste due entità della malattia (ipertensione e aterosclerosi) hanno meccanismi comuni. Ad esempio, entrambe le malattie hanno un impatto sull'endotelio (il rivestimento dei vasi sanguigni arteriosi), che è un'area anatomica primaria in cui si verifica il processo della malattia.
Sono necessarie ulteriori ricerche per rivelare di più sul legame tra ipertensione e aterosclerosi.
L'effetto spirale dell'ipertensione e dell'aterosclerosi
L'aterosclerosi può essere una conseguenza dell'ipertensione, ma una volta che si manifesta l'aterosclerosi, l'ipertensione quasi invariabilmente peggiorerà. Questa relazione di causa ed effetto tende ad avere un effetto a spirale.
Diagnosi
Ottenere una diagnosi di ipertensione non significa necessariamente che una persona abbia l'aterosclerosi. Tuttavia, se l'ipertensione non è stata diagnosticata per un lungo periodo di tempo o non viene trattata, può predisporre una persona a contrarre l'aterosclerosi.
Diagnosi di alta pressione sanguigna
Quando la lettura della pressione sanguigna è inferiore a 120/80 mm Hg, indica che una persona non ha ipertensione.
A una persona viene diagnosticata l'ipertensione quando la pressione sanguigna è superiore a 129 mmHg sistolica (il numero superiore) e diastolica superiore a 80 mmHg (il numero inferiore).
I risultati della lettura della pressione alta devono essere coerenti perché la pressione sanguigna normalmente oscilla su e giù con l'attività e altri fattori. Pertanto, ci sono parametri specifici e preimpostati, che indicano quante volte una lettura della pressione alta deve essere alta, per qualificarsi per una diagnosi di ipertensione.
Esistono due categorie di ipertensione, tra cui:
- Stadio 1: pressione sistolica da 130 mm Hg a 139 mm Hg o pressione diastolica da 80 mm Hg a 89 mm Hg.
- Stadio 2: pressione sistolica superiore a 140 mm Hg o pressione diastolica superiore a 90 mm Hg.
Avere la pressione alta non trattata di 140/90 aumenta il rischio di contrarre l'aterosclerosi, da due a tre volte.
Test diagnostici
I test diagnostici per l'aterosclerosi includono:
Esame fisico: durante un esame fisico, il tuo medico cercherà segni di cattiva circolazione come:
- Un polso debole (o assente), situato sotto l'area dell'arteria bloccata o ristretta
- Pelle fredda, pallida o bluastra degli arti inferiori
- Diminuzione della pressione sanguigna nel braccio o in un'altra area interessata da una perdita di flusso sanguigno
- Suoni udibili, chiamati "bruits", sull'arteria interessata. Questo di solito è presente nelle arterie occluse del collo, dell'addome o dell'inguine.
Esami del sangue: alcuni test di laboratorio possono indicare un rischio di aterosclerosi anche quando una persona non ha sintomi. Questi possono includere indicatori come colesterolo alto o livelli elevati di HbA1c (un test che indica che una persona ha prediabete o diabete). I livelli di glucosio nel sangue (zucchero) possono essere controllati così come altri test di laboratorio che possono indicare una possibilità di aterosclerosi.
Elettrocardiogramma (ECG o ECG): un test che misura il ritmo, la frequenza e l'attività del cuore utilizzando elettrodi attaccati a braccia, gambe e torace. Questo test indica se una persona ha avuto in precedenza un attacco di cuore o se sta avendo un attacco di cuore al momento. Questo test non può essere utilizzato per prevedere il rischio futuro di un attacco di cuore.
Angiografia TC o MRI: si tratta di test di imaging che comportano l'acquisizione di una serie di immagini all'interno del corpo da diverse angolazioni. Le immagini mostrano informazioni molto dettagliate su diverse parti del corpo. Per diagnosticare l'aterosclerosi, viene eseguita una TAC del cuore per valutare la presenza di depositi di calcio. Prima della procedura, un colorante viene ingerito per consentire una visione chiara degli organi o dei tessuti.
MRI: un test di imaging che coinvolge forti campi magnetici e onde radio per generare immagini dettagliate; quando si diagnostica l'aterosclerosi, viene utilizzata una risonanza magnetica per differenziare i componenti principali della placca aterosclerotica. Una risonanza magnetica può essere utilizzata anche per misurare il diametro della parete arteriosa.
Cateterismo cardiaco (catetere cardiaco o catetere cardiaco): procedura che utilizza un tubo sottile e cavo (catetere) inserito in un grande vaso sanguigno che conduce al cuore. Ciò consente al diagnostico di identificare le arterie bloccate eseguendo radiografie utilizzando un colorante di contrasto iniettato attraverso il catetere (una procedura chiamata angiografia).
Ecografia Doppler: uno speciale dispositivo viene utilizzato per misurare la pressione sanguigna in varie parti lungo le braccia e le gambe per valutare la gravità di eventuali blocchi e valutare come il sangue scorre attraverso le arterie.
Test da sforzo cardiaco: un test per misurare l'afflusso di sangue nelle arterie coronarie quando il cuore è in funzione (come risultato del camminare su un tapis roulant). Questo test è a volte indicato come un esercizio o un test del tapis roulant. Uno stress test cardiaco può essere utilizzato per la diagnosi, o può anche essere ordinato quando il medico vuole consigliare quale livello di esercizio è giusto per te.
Ecocardiogramma o scansioni nucleari: fornisce una migliore rilevazione delle malattie cardiache. Se sono presenti blocchi arteriosi, l'ECG, l'ecocardiogramma e / o la scansione nucleare mostreranno le anomalie caratteristiche, consentendo al medico di fare la diagnosi di malattia coronarica.
Trattamento
Sebbene non esista una cura per l'aterosclerosi, si possono fare molte cose per rallentare il progresso della malattia. L'obiettivo preventivo generale è prevenire il grave restringimento delle arterie, prevenendo successivamente danni agli organi vitali.
I farmaci per controllare la pressione sanguigna e abbassare i livelli di colesterolo sono fondamentali nel trattamento dell'aterosclerosi.
Farmaci per abbassare il colesterolo
Il tipo più comune di farmaci per abbassare il colesterolo è chiamato "statine". Agiscono controllando la produzione di colesterolo nel fegato. Si ritiene inoltre che le statine abbiano proprietà antinfiammatorie, che potrebbero aiutare a ridurre l'infiammazione nelle arterie. Esempi di statine includono:
- Lovastatina (Mevacor)
- Simvastatina (Zocor)
- Pravastatina (Pravachol)
- Fluvastatina (Lescol)
- Atorvastatina (Lipitor)
- Rosuvastatina (Crestor)
Terapia antipertensiva
Esistono molti tipi diversi di farmaci che trattano l'ipertensione. Ogni tipologia è differenziata in base alla propria categoria. Alcuni tipi comuni di farmaci antipertensivi includono:
- Diuretici: aiutano i reni ad eliminare l'acqua e il sodio dal corpo. Questo quindi abbassa il volume del sangue, che rende meno fluido per il cuore a circolare in tutto il corpo; questo a sua volta abbassa la pressione sanguigna.
- ACE inibitori: impediscono ai reni di trattenere sodio e acqua mediante un metodo che disattiva un enzima chiamato "enzima di conversione dell'angiotensina". Ciò si traduce nella disattivazione di un ormone chiamato angiotensina II. È noto che l'angiotensina II aumenta la pressione sanguigna innescando la ritenzione di acqua e sodio mentre restringe le arterie.
- Bloccanti del recettore dell'angiotensina (ARB): bloccano l'ormone angiotensina II e impediscono all'ormone di promuovere la ritenzione di sale e acqua e di costringere le arterie.
- Calcio-antagonisti: rallentano il movimento del calcio nelle cellule muscolari lisce del cuore e nelle arterie coronarie; questo si traduce in dilatazione delle arterie, abbassando così la pressione sanguigna.
- Bloccanti dei recettori adrenergici: questi farmaci agiscono impedendo ai neurotrasmettitori di legarsi alle cellule e stimolando il cuore e i vasi sanguigni. I bloccanti dei recettori adrenergici periferici sono divisi in due gruppi principali: beta bloccanti e alfa bloccanti.
Altri interventi
Sebbene non esista ancora una cura per l'aterosclerosi, ci sono alcune cose, oltre all'assunzione di farmaci, che puoi fare per rallentare la progressione della condizione. I cambiamenti dello stile di vita trovati per aiutare a rallentare la progressione dell'aterosclerosi includono:
- Smettere di fumare: questo è uno dei cambiamenti nello stile di vita più efficaci che puoi apportare.
- Mantenere un peso sano: il grasso corporeo, in particolare intorno all'addome, è stato collegato a livelli elevati di colesterolo e trigliceridi.
- Mangiare una dieta sana: mangiare frutta e verdura dai colori vivaci ed evitare i grassi saturi e trans sono una regola generale. Sostituisci i grassi malsani con grassi monoinsaturi (come l'olio d'oliva) e altri grassi sani, come il grasso di avocado, noci e altro. Le fonti di proteine dovrebbero provenire da carne magra (come il pollo senza pelle) e pesce, con un'enfasi sul consumo di pesce e fonti vegetali di proteine (come i legumi).
- Fare esercizio regolarmente: assicurati di consultare il tuo medico prima di iniziare qualsiasi tipo di programma di esercizi.
Una parola da Verywell
Il takeaway è tenere presente che la migliore linea d'azione per l'aterosclerosi sono misure preventive come:
- Visite regolari con il proprio medico (compreso il monitoraggio regolare della pressione sanguigna, dei livelli di colesterolo e altre osservazioni)
- Assumere i farmaci prescritti esattamente come indicato dal proprio medico
- Mantenere una pressione sanguigna normale (inferiore a 120/80)
- Seguendo le istruzioni del medico sull'esercizio di routine
- Mangiare una dieta sana
- Smettere di fumare
- Evitare l'uso di alcol
Nota, se hai la pressione alta, in particolare insieme a livelli di colesterolo alti, è importante consultare regolarmente il medico, come consigliato. Assicurati di segnalare immediatamente eventuali sintomi o cambiamenti nella tua salute.



.jpg)