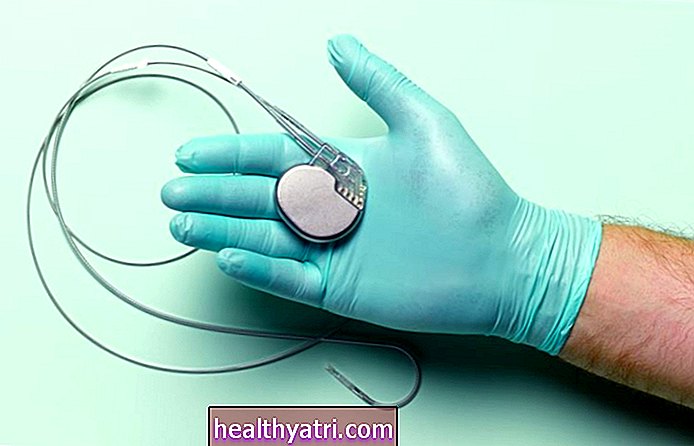
Un pacemaker è un dispositivo che viene impiantato chirurgicamente sotto la pelle del torace per imitare gli impulsi elettrici che regolano i battiti cardiaci. Viene utilizzato per la correzione a lungo termine di un battito cardiaco troppo lento o troppo veloce (aritmia) o temporaneamente, come dopo un intervento chirurgico a cuore aperto.
L'intervento di impianto di pacemaker è minimamente invasivo e viene eseguito come procedura ospedaliera o ambulatoriale in base alla tua salute e alla causa del disturbo del ritmo.
Peter Dazeley / Getty ImagesChe cos'è la chirurgia del pacemaker?
La chirurgia del pacemaker viene eseguita per impiantare un dispositivo pacemaker.
Un pacemaker è composto da un generatore di impulsi che ospita una batteria e un circuito, nonché da uno a tre piccoli conduttori elettrici che si trovano nelle camere del cuore. Ogni impulso elettrico emesso dal pacemaker stimola un battito cardiaco ed è programmato per garantire un ritmo cardiaco normale.
La chirurgia del pacemaker viene utilizzata per trattare un'ampia gamma di disturbi del ritmo cardiaco. Sebbene sia tipicamente eseguito negli adulti con malattie cardiache, è anche usato nei bambini con malattie cardiache congenite.
La maggior parte dei pacemaker vengono impiantati utilizzando l'anestesia locale, sebbene tu possa anche ricevere sedazione endovenosa (IV) per aiutarti a rilassarti. Questo intervento chirurgico può essere elettivo o eseguito durante un'emergenza medica, come la tachicardia instabile.
Tipi
Esistono diversi tipi di pacemaker usati per trattare diversi tipi di aritmia, inclusa la tachicardia (battito cardiaco anormalmente veloce) e la bradicardia (battito cardiaco anormalmente lento).
Sono ampiamente classificati come segue:
- I pacemaker monocamerali, i dispositivi più comunemente utilizzati, erogano impulsi elettrici all'atrio destro (camera superiore) del cuore. (Il nodo del seno, un ammasso di cellule nell'atrio destro, è il pacemaker naturale del cuore.)
- I pacemaker bicamerali vengono utilizzati quando la tempistica delle contrazioni della camera è disallineata. Il dispositivo corregge questo problema fornendo impulsi sincronizzati all'atrio destro e al ventricolo destro (camera inferiore).
- I pacemaker biventricolari, chiamati anche terapia di risincronizzazione cardiaca, sono per le persone con insufficienza cardiaca. Agiscono stimolando i ventricoli destro e sinistro per aumentare la forza di un battito cardiaco, aumentando il volume di sangue che esce dal cuore.
Esistono anche dispositivi combinati chiamati defibrillatori cardioverter impiantabili automatici (AICD) che contengono sia un pacemaker che un defibrillatore. Oltre a regolare il ritmo cardiaco, gli AICD forniscono una scossa di elettricità quando necessario per correggere la fibrillazione atriale o ventricolare (battiti cardiaci irregolari).
La maggior parte dei pacemaker dura circa sette anni prima di dover essere sostituita e spesso gli AICD devono essere sostituiti prima, in media tra due e quattro anni.
Controindicazioni
La chirurgia del pacemaker è una procedura comune ed efficace, ma potrebbe non essere adatta a tutti. La decisione di impiantare il dispositivo viene presa caso per caso sulla base di una revisione dei benefici e dei rischi del trattamento.
I pacemaker sono generalmente controindicati se durante una valutazione cardiaca viene identificato un disturbo del ritmo cardiaco ma non causa sintomi. La bradicardia durante il sonno è un esempio. In questi casi, un pacemaker potrebbe non essere considerato utile.
Potenziali rischi
Oltre ai rischi generali della chirurgia e dell'anestesia, la chirurgia del pacemaker presenta i suoi rischi e le sue preoccupazioni. Sebbene l'intervento chirurgico sia considerato a basso rischio, circa il 3% dei portatori di pacemaker sperimenterà una qualche forma di complicanza che va da lieve e curabile a potenzialmente pericolosa per la vita.
I rischi e le complicanze dell'intervento di impianto di pacemaker includono:
- Spostamento dell'elettrocatetere
- Flebite (infiammazione venosa)
- Emotorace (accumulo di sangue tra la parete toracica e i polmoni)
- Pneumotorace (polmone collassato)
- Infezione post-operatoria
- Perforazione cardiaca e tamponamento
- Un grave evento tromboembolico in cui la formazione di un coagulo di sangue può portare a ictus, infarto, embolia polmonare o trombosi venosa profonda (TVP)
Secondo uno studio del 2019 nelJournal of Clinical Medicine,pneumotorace e dislocazione dell'elettrocatetere sono state le due complicanze più comuni, che si sono verificate a un tasso rispettivamente del 3,87% e dell'8,39%.
Gravi complicazioni, come l'ictus, si verificano in meno del 2% dei casi e di solito nelle persone con fattori di rischio preesistenti.
Scopo della chirurgia del pacemaker
L'impianto di un pacemaker spesso aiuta a sentirsi meglio in modo da poter tornare alla routine quotidiana senza sintomi come vertigini, palpitazioni, mancanza di respiro, difficoltà di esercizio e svenimento.
Dopo l'impianto del pacemaker, potresti anche notare un significativo miglioramento dell'appetito, del sonno e della qualità generale della vita.
Inoltre, la tua aspettativa di vita potrebbe migliorare. La ricerca ha scoperto che l'aspettativa di vita nelle persone con pacemaker che non hanno condizioni mediche significative sottostanti (ad esempio, insufficienza cardiaca, fibrillazione atriale o altre gravi condizioni non cardiache) si avvicinava a quella della popolazione generale.
Le indicazioni per un pacemaker sono aumentate negli ultimi decenni. Secondo l'American College of Cardiology (ACC), l'American Heart Association (AHA) e la Heart Rhythm Society (HRS), i pacemaker sono appropriati per le seguenti condizioni e necessità mediche:
- Disfunzione del nodo del seno: battiti cardiaci anormalmente veloci o lenti provenienti dagli atri del cuore
- Blocco atrioventricolare acquisito: ritmo cardiaco anormale proveniente dall'atrio causato da malattie degenerative, malattie reumatoidi, infezioni, farmaci e condizioni acquisite
- Blocco bifascicolare cronico: problemi del ritmo cardiaco causati da anomalie sia nella camera superiore che in quella inferiore
- Tachicardie: sia atriali che ventricolari
- Problemi del ritmo cardiaco causati da infarto del miocardio (attacco di cuore)
- Problemi del ritmo cardiaco causati da malattie cardiache congenite
- Problemi del ritmo cardiaco causati da cardiomiopatia ipertrofica (l'ispessimento anormale di una parte del cuore)
- Sincope vasovagale: svenimento causato da una reazione neurologica eccessiva a determinati fattori scatenanti
- Terapia di risincronizzazione cardiaca nelle persone con grave insufficienza cardiaca sistolica
- Misure post-trapianto di cuore per mantenere normali ritmi cardiaci
Detto questo, la diagnosi di una qualsiasi di queste condizioni non significa che otterrai (o dovresti ottenere) un pacemaker.
Per determinare la necessità, il medico eseguirà dei test per decidere se la condizione è di Classe I (in cui i benefici superano i rischi), Classe IIa (i benefici possono superare i rischi), Classe IIb (i benefici sono uguali o superiori ai rischi ) o Classe III (i rischi possono superare i benefici).
Per classificare la gravità, possono essere eseguiti test preoperatori, tra cui:
- Elettrocardiogramma: una procedura non invasiva che misura l'impulso elettrico generato durante un battito cardiaco per rilevare anomalie del ritmo
- Monitoraggio Holter: un tipo di ECG portatile utilizzato per monitorare i ritmi cardiaci per periodi di tempo
- Ecocardiogramma: un test non invasivo che misura la frequenza cardiaca in base alle onde sonore echeggiate
- Test da sforzo cardiaco: una procedura che misura la frequenza cardiaca durante l'esecuzione di esercizi su un tapis roulant o su una bicicletta stazionaria
Come preparare
L'impianto di pacemaker è un intervento chirurgico comune ma richiede una preparazione. Una volta consigliato un pacemaker, incontrerai un cardiologo o un chirurgo generale per discutere la procedura, come prepararti e cosa aspettarti.
Posizione
La chirurgia del pacemaker si svolge in una sala operatoria o laboratorio di cateterismo cardiaco di un ospedale o di un centro chirurgico specializzato.
La sala sarà attrezzata con una macchina per l'elettrocardiografo, un ventilatore meccanico e un "crash cart" utilizzato in caso di emergenza cardiaca. Avrà anche un fluoroscopio, una macchina che utilizza i raggi X per produrre immagini dal vivo del cuore per guidare il posizionamento degli elettrocateteri del pacemaker.
Cosa vestire
Se l'intervento viene eseguito in regime ambulatoriale, dovresti indossare abiti in cui puoi entrare / uscire facilmente.Ti verrà chiesto di indossare un camice da ospedale e di rimuovere eventuali posticci, occhiali, protesi dentarie, apparecchi acustici e piercing alla lingua o alle labbra.
Se l'intervento chirurgico richiede un ricovero ospedaliero notturno a scopo di osservazione, porta solo ciò di cui hai bisogno per il soggiorno, inclusi articoli da toeletta, farmaci quotidiani, un comodo accappatoio e pantofole, il tuo cellulare e caricabatterie e un paio di calzini e biancheria intima in più. Lascia gli oggetti di valore a casa.
Cibo e bevande
Dovrai smettere di mangiare a mezzanotte la sera prima dell'intervento. Il giorno dell'intervento, ti è concesso qualche sorso d'acqua per prendere le tue pillole mattutine, se applicabile.
Entro quattro ore dall'operazione, nulla deve essere assunto per via orale, compresi acqua, gomme da masticare o dolciumi. La maggior parte degli interventi chirurgici al pacemaker viene eseguita al mattino per far fronte al periodo di digiuno prolungato.
Farmaci
I farmaci che promuovono il sanguinamento devono essere evitati prima dell'intervento del pacemaker. Alcuni potrebbero dover essere interrotti circa un giorno prima, mentre altri potrebbero dover essere evitati per una settimana o più primaedopo l'intervento chirurgico. Questi includono:
- Anticoagulanti (fluidificanti del sangue) come Coumadin (warfarin) e Plavix (clopidogrel)
- Farmaci antinfiammatori non steroidei (FANS) come aspirina, Advil (ibuprofene), Aleve (naprossene), Celebrex (celecoxib) e Mobic (meloxicam)
Per evitare complicazioni e interazioni, informa il tuo medico di eventuali farmaci che stai assumendo, siano essi prescritti, da banco, nutrizionali, erboristici e ricreativi.
Cosa portare
Dovrai portare una patente di guida o qualche altra forma di carta d'identità per registrarti ai ricoveri ospedalieri. Ti verrà anche chiesta la tessera assicurativa. Sebbene la maggior parte delle strutture fatturerà i propri servizi, alcuni potrebbero richiedere il pagamento anticipato dei costi di copay o coassicurazione.
Chiama in anticipo per assicurarti che la struttura accetti la tua assicurazione e che tutti i fornitori, compreso l'anestesista, siano fornitori della rete. Se è richiesto il pagamento anticipato, chiedere quale forma di pagamento accetta l'ufficio.
Dovrai anche portare qualcuno con te che ti accompagni a casa. Anche se viene utilizzata solo l'anestesia locale, il braccio rimarrà in una fascia per 24-48 ore dopo la procedura. Questo, insieme agli effetti collaterali della sedazione endovenosa, rende la guida pericolosa.
Cosa aspettarsi il giorno dell'intervento
La mattina dell'intervento, dovrai lavarti con un lavaggio antisettico fornito dal tuo medico. Evita di applicare lozioni, trucchi, creme, smalti o profumi.
Ad accompagnare il cardiologo o il chirurgo generale che esegue la procedura saranno un anestesista e un'infermiera operativa.
Prima dell'intervento
Quando arrivi in ospedale, ti verrà chiesto di registrarti, compilare un modulo di anamnesi e firmare un modulo di consenso in cui dichiari di aver compreso gli obiettivi ei rischi della procedura.
Dopo questo, sei portato sul retro per cambiarti in un camice da ospedale. Un'infermiera registrerà la tua altezza, peso e segni vitali ed eseguirà un pannello di esami del sangue per assicurarsi che non ci siano condizioni che controindicano l'intervento chirurgico.
Altre procedure preoperatorie includono:
- Rasatura del torace: se il torace è peloso, il sito di impianto dovrà essere rasato. Non radere la zona da soli.
- Monitoraggio ECG: gli elettrodi adesivi sono posizionati su varie parti del torace per il collegamento alla macchina ECG.
- Pulsossimetro: un dispositivo chiamato pulsossimetro viene fissato a un dito per monitorare i livelli di ossigeno nel sangue.
- Preparazione IV: il tubo endovenoso, chiamato catetere, viene inserito in una vena del braccio o del polso per fornire farmaci e liquidi.
Durante la chirurgia
Una volta preparati, si viene portati in sala operatoria e posti su un tavolo in una posizione rivolta verso l'alto (prona) sotto il fluoroscopio.
L'anestesia locale viene somministrata per intorpidire il sito chirurgico. Un sedativo può anche essere somministrato attraverso la linea IV per aiutarti a rilassarti e metterti in un "sonno crepuscolare" (indicato come cura dell'anestesia monitorata (MAC). Per ridurre il rischio di infezione, verrà somministrato anche un antibiotico per via endovenosa.
Una volta che l'anestesia ha effetto, il torace verrà tamponato con una soluzione antibatterica e il corpo coperto con teli sterili.
Viene quindi praticata un'incisione sul torace vicino alla spalla (di solito la sinistra) per posizionare il pacemaker. Utilizzando il fluoroscopio, il medico impianterà uno o più elettrocateteri nelle camere appropriate del cuore. Le estremità dei cavi sono fissate con un semplice nodo di ancoraggio.
Una volta che il pacemaker è posizionato correttamente sotto la pelle, il dispositivo viene testato. L'incisione viene chiusa con punti di sutura o strisce adesive e un'imbracatura viene posizionata sul braccio per immobilizzare il braccio e la spalla e prevenire lo spostamento dell'elettrocatetere.
Dall'inizio alla fine, la chirurgia del pacemaker dura circa 30 minuti. L'impianto di un AICD può richiedere più tempo (di solito circa un'ora).
Dopo l'intervento chirurgico
Dopo l'intervento, vieni portato nella sala di risveglio. La maggior parte delle persone si sveglia dall'anestesia locale con MAC in circa 10 minuti, anche se gli effetti dei farmaci possono persistere per 4-6 ore. Quando ti svegli, l'infermiera monitorerà le tue condizioni e potrebbe offrirti uno spuntino leggero e bere .
Non è raro sentire dolore e fastidio intorno al sito di impianto subito dopo l'intervento chirurgico. Il medico fornirà farmaci per aiutare a controllare questi sintomi a casa. Se ti senti male a causa dell'anestesia, l'infermiera potrebbe essere in grado di fornirti farmaci anti-nausea.
Una volta che i tuoi segni vitali sono stabili, sarai portato nella tua stanza d'ospedale per l'osservazione durante la notte o ti sarà permesso di partire alle cure di un amico o di un familiare se sei un paziente ambulatoriale.
Recupero
Quando l'anestesia locale inizia a svanire, è probabile che tu senta più dolore e pressione intorno alla ferita. Questo può essere controllato con Tylenol (paracetamolo) da banco o un breve ciclo di antidolorifici oppioidi da prescrizione.
Oltre agli antidolorifici, il medico prescriverà un ciclo di antibiotici orali da tre a 10 giorni per aiutare a prevenire l'infezione.
La formazione di lividi nell'area in cui è stato posizionato il pacemaker è normale e comune. Il dispositivo creerà un'area di pelle sollevata sul petto che può essere percepita e / o vista; questo sarà permanente.
Con un'adeguata cura e gestione delle ferite, la maggior parte delle persone sottoposte a intervento di pacemaker è in grado di tornare alla normale attività entro quattro settimane.
Guarigione
Dovrai indossare l'imbracatura per il braccio per 24-48 ore come indicato dal tuo medico (anche mentre dormi).
È importante mantenere la ferita il più asciutta possibile per i primi cinque giorni fino a quando la ferita non è sufficientemente guarita. Evita di fare il bagno o la doccia per il primo giorno.
Successivamente, fai un bagno invece della doccia o chiedi al tuo medico un cerotto adesivo monouso (chiamato AquaGard) per creare una barriera impermeabile durante la doccia.
La medicazione deve essere cambiata ogni giorno per i primi 5-7 giorni utilizzando un tampone sterile e un antisettico topico senza alcool fornito dal medico.
Controlla la ferita ogni giorno e chiama il medico se ci sono segni di infezione o guarigione anormale.
Quando chiamare un dottore
Chiamare immediatamente il medico o il chirurgo se si verifica una delle seguenti condizioni dopo l'intervento di un pacemaker:
- Aumento del rossore, del dolore e del gonfiore nel sito di impianto
- Febbre alta (100,5 gradi F) con brividi
- Uno scarico verde-giallastro dalla ferita, spesso maleodorante
- Una ferita in apertura (deiscenza dell'incisione)
Dopo 7-10 giorni, sarà necessario consultare il medico per rimuovere i punti e controllare la ferita.
Attività fisica
Al tuo ritorno a casa, dovresti muoverti il meno possibile, in parte per prevenire lo spostamento dell'elettrocatetere ma anche per ridurre il dolore. Anche dopo che i punti sono stati tolti, dovrai evitare di sollevare il braccio più vicino al pacemaker per le prossime due settimane.
Non guidare fino a quando il medico non ti dà l'ok ed evita esercizi faticosi o il sollevamento di oggetti pesanti. Ti verrà dato il permesso di riprendere il sesso una volta che il sito della ferita sarà guarito (circa una o due settimane).
Una volta che sei autorizzato a tornare alla tua normale routine, è importante rimanere fisicamente attivi per migliorare la circolazione sanguigna e mantenere il normale range di movimento della spalla. Parla con il tuo cardiologo di un piano di esercizi appropriato o chiedi un rinvio a un fisioterapista qualificato.
Gli sport ad alto impatto dovrebbero essere evitati in modo permanente poiché i colpi pesanti possono danneggiare il dispositivo.
Assistenza di follow-up
Una volta guarito, potresti notare un notevole miglioramento dei tuoi livelli di energia e resistenza. Il pacemaker aiuta il tuo cuore a lavorare in modo efficiente, riducendo l'affaticamento e permettendoti di essere più attivo.
Una delle chiavi per mantenere una buona salute sono le visite di routine con il tuo cardiologo. La maggior parte dei medici vorrà programmare il primo follow-up entro sei mesi dall'impianto e successivamente ogni sei o 12 mesi, a seconda del tipo di pacemaker utilizzato.
Ciò aiuta a garantire che il pacemaker funzioni correttamente e che vengano apportate regolazioni quando necessario per prolungare la durata del dispositivo.
Il cardiologo potrebbe anche chiederti di controllare e annotare il battito cardiaco a casa, per assicurarti che il tuo pacemaker funzioni bene e mantenga la frequenza cardiaca entro un intervallo appropriato.
Assicurati di avere ben chiaro quando e come metterti in contatto con il tuo medico dopo aver rilevato il polso.
Regolazioni dello stile di vita
Dopo aver impiantato il pacemaker, sarà necessario evitare i campi magnetici, poiché possono interferire con il funzionamento del dispositivo.
Ad esempio, evita di mettere piccoli dispositivi elettronici, come il tuo cellulare, nel taschino della giacca e di passare attraverso i metal detector.
Riceverai una carta d'identità medica che fornisce dettagli sul tuo pacemaker, inclusi il tipo, il produttore, la data dell'impianto e il nome del medico che lo ha impiantato. Dovresti portarlo sempre con te.
In alternativa, potresti prendere in considerazione l'acquisto di un braccialetto medico personalizzato con le informazioni del pacemaker incise su di esso.
Questo è ovviamente utile in situazioni di pronto soccorso in cui non puoi trasmettere la tua storia medica, ma anche in situazioni che possono esporti a campi magnetici, come ad esempio:
- Quando si consiglia una risonanza magnetica per immagini (MRI) per qualsiasi motivo (avvisare il medico e il radiologo)
- Controlli di sicurezza: ad esempio, puoi mostrare la tua carta o il tuo braccialetto al personale di sicurezza in un aeroporto in modo che possano controllarti utilizzando una ricerca manuale o una bacchetta di screening invece di uno scanner walk-through.
Una parola da Verywell
La chirurgia del pacemaker è una procedura relativamente sicura che può consentirti di tornare a uno stile di vita attivo. Anche così, le persone con sintomi relativamente lievi a volte non sono convinte di aver bisogno di un pacemaker perché "non si sentono così male".
È importante ricordare che mentre le persone con problemi cardiaci possono spesso adattarsi alla loro malattia, ciò non significa che stiano bene. In caso di dubbi sulla raccomandazione del medico, chiedere una seconda opinione a un cardiologo qualificato. Ai medici non importa se lo fai e ascoltare l'opinione di un altro professionista sul tuo caso può darti la certezza che vengono prese le decisioni giuste.
.jpg)








.jpg)
-symptoms-and-treatment.jpg)